مناورة برينجل
المظهر
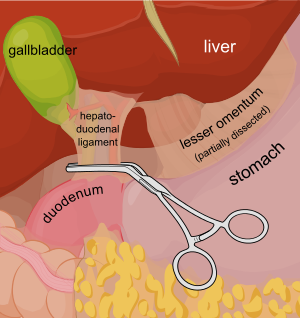
يتم لقط الرباط الكبدي الإثناعشري.
مناورة برينجل (بالإنجليزية: Pringle manoeuvre) هي مناورة جراحية تستخدم في بعض عمليات البطن.
الطريقة
[عدل]يتم استخدام ملقط لارضحي كبير للقط الرباط الكبدي الإثناعشري (الحدود الحرة للثرب الصغير) مما يقطع تدفق الدم من خلال الشريان الكبدي والوريد البابي وبالتالي المساعدة للسيطرة على النزف الكبدي. في غياب الملقط اللين، يتم إجراء ضغط يدوي للرباط الكبدي الإثناعشري، وهو الأكثر شيوعاً.
تم وصف أشكال معدلة للمناورة تستخدم أشرطة، أنابيب، أوسدادات وقف النزف لاستخدامها في استئصال الكبد بالجراحة التنظيرية وبمساعدة الروبوت.[1][2][3][4][5]
في حالة استمرار النزف، فمن المرجح أن الوريد الأجوف السفلي أو الوريد الكبدي مَرضوحين أيضاً.[6][7] إذا استمر النزف، قد يحدث تغير في تدفق الدم الشرياني.
تاريخياً
[عدل]في عام 1908، وصف جيمس هوغارث برينجل (James Hogarth Pringle) (خريج كلية الطب في جامعة إدنبرة) لأول مرة تقنية لتقليل فقد الدم أثناء الجراحة الكبدية عن طريق تثبيت السويقة الوعائية.[8]
الاستطبابات
[عدل]- كثيراً ما تستخدم مناورة برينجل أثناء جراحة الكبد لتقليل خسارة الدم، ومع ذلك يمكن أن يؤدي مباشرة إلى ظاهرة ضرر إعادة التروية في الكبد.
- يتم تطبيق مناورة برينجل أثناء إغلاق إصابة الوريد الأجوف عندما يتم وضع تحويلة أذينية أجوفية.
- يمكن أن تؤدي الإصابة الرضية للكبد إلى حدوث نزف حاد. إذ يعتبر فقدان الدم أثناء العمل الجراحي هو أحد المحددات الرئيسية لنتائج الفترة المحيطة بالجراحة.[9] تعتبر السيطرة المؤقتة على النزف هامة ريثما يستعيد أخصائي التخدير حجم الدورة الدموية قبل فقدان المزيد من الدم. كما يتيح الوقت لإصلاح الإصابات الأخرى التي قد تكون ذات أولوية دون فقدان غير ضروري للدم.[7]
- مناورة برينجل هي إحدى التقنيات التي تمكن الجراحين من العثور على مصدر النزف وإيقافه، مما يتيح الوقت لإصلاح الوعاء الدموي. في حالة الاستئصال الكبدي بسبب الآفات الحميدة والخبيثة، يمكن استخدام هذه المناورة للمساعدة في السيطرة على النزف.[10] ومع ذلك، فإن سد الأوعية الدموية الكلي أكثر ملاءمة لاستئصال الكبد.[11]
- يمكن السيطرة على النزف المستمر من خلال هذه المناورة. إذا استمر النزف بعد هذه التقنية، فإن المجازة الكبدية هي الخيار الأفضل. ومع ذلك، قد يكون من الأنسب إجراء استكشاف بطني للسيطرة على الضرر.[12] وهذا سوف يسمح بإنعاش المريض وتحقيق استقرار الحالة.
- سد الأوعية الدموية الانتقائي غير مطلوب لاستئصال الكبد من المتبرع الحي، إذ يمكن إجراء سد كلي للتروية باستخدام مناورة برينجل دون التسبب في أذية الطعم.[13] كشفت دراسة أجراها تاكاتوسكي (Takatsuki) وزملاؤه أن الفائدة الوحيدة لإجراء مناورة برينجل أثناء استئصال الكبد من المتبرع الحي هي تقليل فقدان الدم، كما لاحظوا عدم وجود أي تأثير إيجابي كبير على المتلقي.[14]
انظر أيضاً
[عدل]المراجع
[عدل]- ^ Dua، Monica M.؛ Worhunsky، David J.؛ Hwa، Kimberly؛ Poultsides، George A.؛ Norton، Jeffrey A.؛ Visser، Brendan C. (27 أغسطس 2014). "Extracorporeal Pringle for laparoscopic liver resection". Surgical Endoscopy. ج. 29 ع. 6: 1348–1355. DOI:10.1007/s00464-014-3801-6. ISSN:0930-2794. مؤرشف من الأصل في 2020-03-12.
- ^ Piardi، Tullio؛ Lhuaire، Martin؛ Memeo، Riccardo؛ Pessaux، Patrick؛ Kianmanesh، Reza؛ Sommacale، Daniele (2016-08). "Laparoscopic Pringle maneuver: how we do it?". HepatoBiliary Surgery and Nutrition. ج. 5 ع. 4: 345–349. DOI:10.21037/hbsn.2015.11.01. ISSN:2304-3881. مؤرشف من الأصل في 2019-12-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة)صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Laurenzi، Andrea؛ Cherqui، Daniel؛ Figueroa، Rodrigo؛ Adam، René؛ Vibert، Eric؛ Sa Cunha، Antonio (2018-02). "Totally intra-corporeal Pringle maneuver during laparoscopic liver resection". HPB. ج. 20 ع. 2: 128–131. DOI:10.1016/j.hpb.2017.05.013. ISSN:1365-182X. مؤرشف من الأصل في 2019-12-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Inoue، Yoshihiro؛ Suzuki، Yusuke؛ Fujii، Kensuke؛ Kawaguchi، Nao؛ Ishii، Masatsugu؛ Masubuchi، Shinsuke؛ Yamamoto، Masashi؛ Hirokawa، Fumitoshi؛ Hayashi، Michihiro (2018-04). "Laparoscopic Hepatic Resection Using Extracorporeal Pringle Maneuver". Journal of Laparoendoscopic & Advanced Surgical Techniques. ج. 28 ع. 4: 452–458. DOI:10.1089/lap.2017.0196. ISSN:1092-6429. مؤرشف من الأصل في 2019-12-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Lim، Chetana؛ Osseis، Michael؛ Lahat، Eylon؛ Azoulay، Daniel؛ Salloum، Chady (2018-05). "Extracorporeal Pringle Maneuver During Laparoscopic and Robotic Hepatectomy: Detailed Technique and First Comparison with Intracorporeal Maneuver". Journal of the American College of Surgeons. ج. 226 ع. 5: e19–e25. DOI:10.1016/j.jamcollsurg.2018.02.003. ISSN:1072-7515. مؤرشف من الأصل في 2019-12-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Monkhouse، Stanley. Master Medicine: Clinical Anatomy (ط. 2nd). ISBN:9780443102905. اطلع عليه بتاريخ 2016-12-20.[بحاجة لرقم الصفحة]
- ^ ا ب Sitges-Serra، A. (2005). "ACS Surgery, Principles and Practice. W. W. Souba, M. P. Fink, G. J. Jurkovich, K. R. Kaiser, W. H. Pearce, J. H. Pemberton and N. J. Soper (eds). 223 × 286 mm. Pp. 1622. Illustrated. 2005. WebMD Professional Publishing: Danbury, Connecticut". British Journal of Surgery. ج. 92 ع. 11: 1456–1456. DOI:10.1002/bjs.5190. ISSN:0007-1323. مؤرشف من الأصل في 2019-12-14.
- ^ PRINGLE، J. HOGARTH (1908-10). "NOTES ON THE ARREST OF HEPATIC HEMORRHAGE DUE TO TRAUMA". Annals of Surgery. ج. 48 ع. 4: 541–549. DOI:10.1097/00000658-190810000-00005. ISSN:0003-4932. مؤرشف من الأصل في 2019-12-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Cameron، John L.؛ Cameron، Andrew M. (2011). Current Surgical Therapy. Elsevier. ص. xxix. ISBN:9781437708233. مؤرشف من الأصل في 2019-12-14.
- ^ Lee، K. F.؛ Cheung، Y. S.؛ Wong، J.؛ Chong، C. C.؛ Wong، J. S.؛ Lai، P. B. (24 يوليو 2012). "Randomized clinical trial of open hepatectomy with or without intermittent Pringle manoeuvre". British Journal of Surgery. ج. 99 ع. 9: 1203–1209. DOI:10.1002/bjs.8863. ISSN:0007-1323. مؤرشف من الأصل في 2019-12-14.
- ^ Grazi، Gian Luca (1 أكتوبر 1997). "Total Vascular Exclusion of the Liver During Hepatic Surgery". Archives of Surgery. ج. 132 ع. 10: 1104. DOI:10.1001/archsurg.1997.01430340058009. ISSN:0004-0010. مؤرشف من الأصل في 2020-04-14.
- ^ Saadia، Roger (9 يونيو 2009). "Acute Care Surgery. A Guide for General Surgeons, V. H. Gracias, M. G. McKenney, P. M. Reilly, G. C. Velmahos". World Journal of Surgery. ج. 33 ع. 8: 1788–1788. DOI:10.1007/s00268-009-0098-z. ISSN:0364-2313. مؤرشف من الأصل في 2020-03-12.
- ^ Imamura، Hiroshi؛ Kokudo، Norihiko؛ Sugawara، Yasuhiko؛ Sano، Keiji؛ Kaneko، Jun-ichi؛ Takayama، Tadatoshi؛ Makuuchi، Masatoshi (2004). "Pringle's maneuver and selective inflow occlusion in living donor liver hepatectomy". Liver Transplantation. ج. 10 ع. 6: 771–778. DOI:10.1002/lt.20158. ISSN:1527-6465. مؤرشف من الأصل في 2019-12-14.
- ^ Takatsuki، Mitsuhisa؛ Soyama، Akihiko؛ Hidaka، Masaaki؛ Kinoshita، Ayaka؛ Adachi، Tomohiko؛ Kitasato، Amane؛ Kuroki، Tamotsu؛ Eguchi، Susumu (14 يناير 2015). "Prospective study of the safety and efficacy of intermittent inflow occlusion (Pringle maneuver) in living donor left hepatectomy". Hepatology Research. ج. 45 ع. 8: 856–862. DOI:10.1111/hepr.12425. ISSN:1386-6346. مؤرشف من الأصل في 2019-12-14.
