Себороични дерматитис
| Себороични дерматитис | |
|---|---|
| Синоними | Sebopsoriasis, seborrhoeic eczema, pityriasis capitis |
 | |
| Себороични дерматитис лица | |
| Специјалности | дерматологија |
| Симптоми | Кожа која се перута, сува или масна, црвена, сврби и упаљена је |
| Трајање | Од неколико недеља до целог живота |
| Узроци | Више фактора |
| Фактори ризика | Стрес, сува кожа, зима, слаба имунолошка функција, Паркинсонова болест |
| Дијагностички метод | На основу симптома |
| Слична обољења | Псоријаза, атопијски дерматитис, тинеа цапитис, розацеа, системски еритематозни лупус |
| Лечење | Овлаживачи |
| Лекови | Антифунгална крема, антиинфламаторна средства, катран угља, фототерапија |
| Фреквенција | ~5% (одрасли), ~10% (деца) |
Себороични дерматитис је папулосквамозни поремећај који се налази на подручјима коже главе, лица и трупа богатим себумом (мешавином масних киселина, шећера, воска и других природних хемикалија које стварају природну заштитну баријеру против испаравања течности са коже). Поред себума, овај облик дерматитис је повезан са маласезијом,[1] имунолошким абнормалностима и активацијом комплемента. Себороични дерматитис има хронични и рецидивирајући ток. Тежина себороичног дерматитиса је у распону од благе перути до ексфолиативне еритродерме.
Епидемиологија
[уреди | уреди извор]Себороични дерматитис се обично јавља у 3. и 4. деценији живота и то чешће код мушкараца него код жена. У општој популацији 2 до 5% људи има себороични дерматитис .
У детињству се себороични дерматитис не јавља, сем у прва два месеца постнатално, када се себум лучи под дејством преосталих мајчиних андрогена.
Етиологија
[уреди | уреди извор]Како тачан узрок себороичног дерматитиса није познат, сматра се да је он настаје као последица дејства фише фактора:
- активност лојних жлезда
- дејства гњивица званих Малассезиа, који живе на кожи, углавном у подручјима са више лојних жлезда
- промене у функцији заштитне баријере коже
- генски аномалија
Фактори ризика
[уреди | уреди извор]Фактори ризика укључују:
- стрес или умор
- временске екстреме
- масну кожу или проблемаса кожом као што су акне
- злоупотреба алкохола или употреба лосиона који садрже алкохол
- гојазност
- поремећаји нервног система, укључујући Паркинсонову болест, трауматске повреде мозга или мождани удар
- ХИВ/АИДС
Клиничка слика
[уреди | уреди извор]
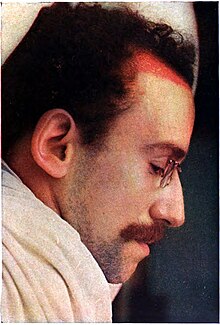

Себороични дерматитис се може јавити на неколико делова тела. Често се формира тамо где је кожа масна или је изражено масна. Предилекциона места су:
- капилицијум,
- предео обрва и капака,
- чело,
- носно усна бразде,
- спољашњи ушни канал,
- иза ушију,
- испод пазуха,
- средишњи део грудног коша,
- испод дојки и око гениталија.
У овим зонама се види нејасно ограничени, бледи еритем са жућкасто беличастом сквамом масног изгледа, а могу се формирати и јасно ограничени овални и/или фигуровани еритематозни плакови.
Генерално, симптоми себороичног дерматитиса укључују:
- лезије коже са љускама
- плоче на великој површини коже
- масна подручја коже
- љуспице на кожи - беличасто перутање, или жућкаста, масна и лепљива перут
- свраб - нарочито у капилицијуму. Промене се могу секундарно импетигинизовати када постоје и изражене жућкасте крусто-скваме.
- благо црвенило коже
У капилицијуму, сквама може имати питиријазиформни или псоријазиформни изглед, а промене су јасно ограничене према челу. Могу се јавити и промене локализоване у прегибима: аксиларно, субмамарно и у прегибима трбуха код гојазних особа, као и перианално. У тим зонама постоји релативно јасно ограничен еритем сјајне површине, без клинички изражене скваме.
Код пацијената са АИДС-ом, врло је честа појава дисеминованих/генерализованих облика себороичног дерматитиса, обично резистентних на стандардну терапију.
Себороични дерматитис има хронични и рецидивирајући ток. Преко лета, када је соларна радијација интензивнија, промене се најчешће побољшавају или повлаче.
Дијагноза
[уреди | уреди извор]Дијагноза себороичног дерматитиса обично се поставља на основу анамнезе, клиничке слике и дерматолошких тестова. Дерматопатолошки налази код себороичног дерматитиса су неспецифични и обично укључују следеће:
- хиперкератозу
- акантозу
- фокалну спонгиозу
- паракератозу
Биопсија коже може бити потребна код особа са ексфолијативном еритродермијом, а гљивична култура се може користити да се искључи тинеа цапитис (иако је ртетка болест код одраслих).
Терапија
[уреди | уреди извор]Главни циљеви фармакотерапије код СД су смањење морбидитета и спречавање компликација. Од фармаколошка средства у ту сврху могу се користити:
Антимикотици
[уреди | уреди извор]Механизам деловања је антимикотични и заснива се на изазивању промена у метаболизма РНК и ДНК или на унутарћелијској акумулацији пероксида који је токсичан за ћелије гљивица.
Кетоконазол
Топикални кетоконазол је имидазолни антимикотични агенс широког спектра, који инхибира синтезу ергостерола, узрокујући цурење ћелијских компоненти, што доводи до смрти ћелија гљивица. Он је доступан као кетоконазол крема 2% (Низорал), кетоконазол пена (Ектина), кетоконазол шампон 2% (Низорал 2%) и кетоконазол шампон 1% (Низорал АД шампон)
Флуконазол
За тешке лезије, може се применити системски флуконазол.[2]
Кортикостероиди
[уреди | уреди извор]Кортикостероиди имају антиинфламаторна својства и изазивају дубоке и различите метаболичке ефекте. Они такође модификују имуни одговор тела на различите стимулусе. За акутне нападе, примењује се класа 4 или ниже класе кортикостероидних крема, лосиона или раствора.
Локални кортикостероиди се не препоручују осим за краткотрајну употребу због ризика од тахифилаксе када се користе као монотерапија.
Бетаметазон локално
Бетаметазон је топикални кортикостероид средње јачине за подручја тела. Смањује упалу сузбијањем миграције полиморфонуклеарних леукоцита и реверзију капиларне пермеабилности. Бетаметазон утиче на производњу лимфокина и има инхибиторне ефекте на Лангерхансове ћелије.
Дезонид
Дезонид се користи за инфламаторне дерматозе које реагују на стероиде. Смањује упалу сузбијањем миграције полиморфонуклеарних леукоцита и регулише реверзију капиларне пермеабилности.
Кератолитици
[уреди | уреди извор]Кератолитици доводе до бубрења рожнатог епитела, омекшавања, мацерације и десквамације.
Шампон од катрана угља
Шампон са катраном угља (нафтифин или циклопирокс креме и гелови) инхибирају дерегулисану епидермалну пролиферацију и дермалну инфилтрацију, имају антипруритичан и антибактеријски ефекат.[3][4][5]
Имуносупресиви
[уреди | уреди извор]Имуносупресиви испољавају антиинфламаторно дејство тако што инхибирају активацију Т-лимфоцита. Они су сигурнији од локалних стероида за продужену употребу или за употребу у наборима коже.
Такролимус маст
Такролимус маст је нестероидни антиинфламаторни агенс. Не би требало да изазове атрофију коже стероидног типа. Тренутно је индикована само за атопијски дерматитис код имунокомпетентних пацијената узраста од 2 године и више.[6][7][8]
Пимекролимус
Пимекролимус је инхибитор калцинеурина који инхибира активацију Т-ћелија и доводи до ослобађање инфламаторних медијатора из мастоцита.[6][7][8]
Антибиотици
[уреди | уреди извор]Уколико постоје знаци секундарне инфекције, саветује се топикална и/или системска терапија антибиотицима.
Компликације
[уреди | уреди извор]СД може довести до следећих компликација:
- психолошког стрес, ниско самопоштовање, осећаја срамоте,
- секундарне бактеријске или гљивичне инфекције.
Извори
[уреди | уреди извор]- ^ „Malassezia pachydermatis seborrheic dermatitis in goats”. CABI Compendium. 2022-01-07. Приступљено 2023-12-04.
- ^ Khondker, LI; Wahab, MA; Khan, MSI (2013-05-18). „Efficacy of Pulse Therapy of Oral Fluconazole in the Treatment of Seborrheic Dermatitis”. Medicine Today. 24 (2): 66—69. ISSN 2408-8714. doi:10.3329/medtoday.v24i2.15009.
- ^ Ford, G. P.; Farr PM, Ive FA, Shuster S (новембар 1984). „The response of seborrhoeic dermatitis to ketoconazole”. Br J Dermatol. 111 (5): 603—7..
- ^ Green CA, Farr PM, Shuster S. Treatment of seborrhoeic dermatitis with ketoconazole: II. „Response of seborrhoeic dermatitis of the face, scalp and trunk to topical ketoconazole”. Br J Dermatol. 116 (2): 217—21. фебруар 1987..
- ^ Skinner RB Jr, Noah PW, Taylor RM; et al. (мај 1985). „Double-blind treatment of seborrheic dermatitis with 2% ketoconazole cream”. J Am Acad Dermatol. 12 (5 Pt 1): 852—6..
- ^ а б Tatlican, S.; Eren, C.; Eskioglu, F. (2009). „Insight into pimecrolimus experience in seborrheic dermatitis: close follow-up with exact mean cure and remission times and side-effect profile”. J Dermatolog Treat. 20 (4): 198—202..
- ^ а б Cook, B. A.; Warshaw, E. M. (2009). „Role of topical calcineurin inhibitors in the treatment of seborrheic dermatitis: a review of pathophysiology, safety, and efficacy”. Am J Clin Dermatol. 10 (2): 103—18..
- ^ а б Ozden MG, Tekin NS, Ilter N, Ankarali H (2010). „Topical pimecrolimus 1% cream for resistant seborrheic dermatitis of the face: an open-label study”. Am J Clin Dermatol. 11 (1): 51—4..
Спољашње везе
[уреди | уреди извор]| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
