Материца
| Називи и ознаке | |
|---|---|
| MeSH | D014599 |
| TA98 | A09.1.03.001 |
| TA2 | 3500 |
| FMA | 17558 |
| Анатомска терминологија | |
Материца или матерница (лат. uterus) је мишићно-слузокожни орган уметнут између оба јајовода и вагине. Налази се у карличној шупљини, иза и изнад мокраћне бешике и испред танког црева. Материца је у облику крушке са врхом окренутим надоле према вагини.[1][2]
Спада у репродуктивне органе женског пола код животиња, а код сисара улога материце је прихватање и одржавање развоја плода у току трудноће.
Положај материце
[уреди | уреди извор]Материца има облик наопако окренуте крушке, на једном крају се налази грлић или врат материце (лат. cervix) чији отвор је у вагини и он чини доњу трећину материце. Мањим дијелом грађен је од мишића, а већим делом од везивног ткива. У средини грлића је канал, обложен слузницом која је тања од слузнице тијела материце и садржи бројне жлијезде, које излучују слуз која се мијења током циклуса. На друга два краја материце су везани јајоводи.
Материца је смјештена између мокраћне бешике и завршног дијела дебелог цријева. , а врат износи 3.5 cm, а тежине између 50 и 60 грама. Укупна дужина материце код одрасле жене је 7 до 8 cm. У току трудноће материца се повећава, да би се послије порода поново вратила на нормалну величину. Дакле, стање материце варира са фазама менструалног циклуса и са годинама жене.
Ембриологија
[уреди | уреди извор]Ембрионално порекло и развој материце је релативно сложен. До отприлике 8 недеља трудноће и за мушке и за женске унутрашње гениталије - мезонефрични (Wolffian) и парамезонефрични (Mullerian) канал - коегзистирају у ембриону.[3]
Процес сексуалне диференцијације укључује више корака у којима су потребни хормонски сигнали, фактори раста и специфични генетски утицаји.
У женском ембриону, због одсуства Y хромозома и недостатка изложености тестостерону из функционалног ткива тестиса, нормални развојни редослед догађаја резултује фузијом и канализацијом парамезонефричних (Mullerian) канала у средњој карлици да би се формирали женски карлични органи. У међувремену долази и до регресије мезонефричних (Wolffian) канала.
Абнормалности у процесу који се могу јавити током ембриогенезе, понекад резултују низом познатих парамезонефричним аномалијама.[4]
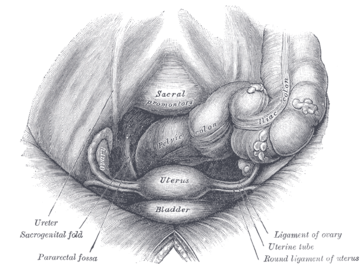
Анатомија
[уреди | уреди извор]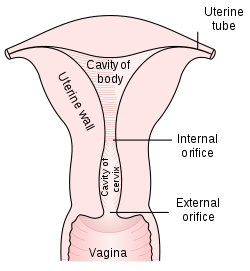
На материци се разликује тело и врата, између којих је сужени део материце.
Тело материце (corpus uteri) је већи, горњи део на којем се разликују две стране и две бочне ивице:
- предња (facies vesicalis)
- задња (facies intestinalis)
- две бочне ивице.
Горњи, увећани и проширени део тела материце лако је конвексан и назива се матерничким дном (fundus uteri).
Бочни крајеви матерничког дна стапају се са бочним ивицама тела и тако настају конусне формације, матернични рогови (cornu uteri dextrum et sinistrum).
Сужење материце (isthmus uteri) је кратак и нешто ужи део материце који лежи између тела и грлића материце.
Врат материце (cervix uteri) има облик цилиндра дебљине до 3 cm. Окружен је горњим делом, вагиналног свода, који га дели на два дела - горњи, суправагинални (portio supravaginalis) и доњи вагинални (portio vaginalis). На доњем вагиналном делу, види се матерични отвор (ostium uteri) који води у шупљину материце.
Матерична дупља (cavitas uteri) се састоји из два дела, горњег и доњег, који одговара телу материце и доњег који представља канал материчног врата Матерична дупља је троугласта шупљина у телу материце, у чијим бочним угловима се налазе отвори јајовода. Врх шупљине материце наставља се кроз цервикални канал или канал врта материце (canalis cervicis uteri) који је дуг 3 cm и завршава се у вагини излазним отвором материчне дупље (cavum uteri).[5]
| Положај | Средњи (mm) | Распон (mm) |
|---|---|---|
| Предњи зид материце | 23 | 17 - 25 |
| Задњи зид материце | 21 | 15 - 25 |
| Фундус материце | 20 | 15 - 22 |
| Сужење (истмус) материце | 10 | 8 - 22 |
Доток крви
[уреди | уреди извор]
Материца се снабдева артеријском крвљу из матерничне артерије, која обично настаје из дела предње унутрашње илијачне артерије. Улази у материцу, прелазећи испред мокраћовода (уретера) и пружа се до кардиналног лигамента.[7] Пролази кроз параметријум доњег широког лигамента материце. најчешће се анастомозира (повезује) са артеријом јајника.
Матерична артерија је главни снабдевач крви у материцу и значајно се повећава током трудноће.
Инервација
[уреди | уреди извор]Аферентни нерви који инервишу материцу су Т11 и Т12. Симпатичка инервација потиче из хипогастричног плексуса и плексуса јајника. Парасимпатичка инервација потиче из живаца С2, С3 и С4.
Деформације материце
[уреди | уреди извор]- Милерова агенеза или хипоплазија
Ова аномалија је присутна код жена са недостатком или неразвијеношћу вагине, грлића материце и тела материце и јајовода. Честа последица је стерилност, а може бити и потпуно одсуство менструације или поремећаји њеног ритма. Међутим, постоји могућност зачећа ако је неразвијеност мања и ако је очувана функција јајника. Чести су случајеви ектопичне трудноће и побачаја, посебно у првој половини трудноће. Те жене углавном имају и воде нормалан брачни живот.
- Једнорога материца
Потпуно је способна да обавља своју функцију, па се трудноћа и порођај одвијају сасвим нормално.

- Двострука материца са 2 одвојена тела.
Могу се јавити чак и две материце, две вагине и два грлића материце. Ова аномалија не мора да изазове никакве поремећаје и обично се случајно открије током прегледа, током лечења стерилитета или код жена које су побациле. Дијагноза се поставља уз помоћ ултразвука, а понекад и током царског реза. Порођај је обично преурањен, са могућим потешкоћама које могу довести до хитног прекида трудноће. Постоји решење: уз правилну дијагнозу и лечење, жене могу да затрудне, носе трудноћу нормално и рађају природним путем. Због тога је важна правовремена дијагностика у облику ултразвука, магнетне резонанце, хистероскопије или лапароскопије.
- Дворога материца са 2 повезана тела
Ова аномалија може бити узрок стерилности, побачаја, превремених порођаја и других компликација у трудноћи. Али такође трудноћа и порођај могу проћи без икаквих сметњи. Због тога је важна правовремена дијагноза како би се предузеле мере против могућих компликација. Лечење може бити уз употребу прогестогених хормона у трудноћи или на операцији.
- Једно тело материце подељено септумом
У овом случају, материца споља изгледа потпуно нормално, а изнутра га блокира септум. Ова препрека такође може пореметити интимне везе. Открива се рендгеном или хистероскопијом, која се такође користи за уклањање септума. Са овом аномалијом може доћи до стерилности, а у случају зачећа абортус није неуобичајен. Компликације су чешће током порођаја, јер се обично јавља крварење. Једно од решења може бити хистероскопија.
- Материца у облику срца са лако удубљеним фундусом.
Ова аномалија има минимално одступање од нормалног. Иако је најближа нормално развијеној материци, може довести до превременог порођаја, попречног положаја фетуса или продужене прве фазе порођаја. Као и у претходним случајевима, правовремена дијагноза је најважнија.
Функција
[уреди | уреди извор]Улога материце у трудноћи и порођају
[уреди | уреди извор]Улога материце у трудноћи је да прихвати оплођену јајну ћелију и угради је у своју слузокожу.Оплођена јајна ћелија се дели и постаје бластоциста која се уграђује у ендометријум и храни се из крвних судова који се развијају искључиво у ту сврху. Оплођена јајна ћелија постаје ембрион, и везује се за зид материце, ствара плаценту (постељицу) и развија се у фетус (гестација) који расте све до порођаја.
Њена улога је пресудна за нормалан развој фетуса током читаве трудноће. Након имплантације оплођујуће јајне ћелије, током трудноће материца се постепено увећава и њен мишићни слој се знатно згушњава. Горњи део тела материце или дно материце помера се нагоре и достиже ниво пупка у шестом месецу трудноће. У осмом месецу матерничко дно је у нивоу доње ивице грудне кости, да би се потом мало спустило пре порођаја.
Са контракцијом мишићног слоја материце (миометријум), почиње стискање фетуса, порођај. После порођаја, матерничко дно се постепено спушта, а материца се враћа у карличну шупљину и временом поприма приближни изглед и величину као пре порођаја.
Због анатомских баријера попут карличног прстена, материца делимично гура органе у стомак због ширења током трудноће. Чак и током трудноће, маса људске материце износи само око један килограм.
Сексуална улога материце
[уреди | уреди извор]Материца такође игра улогу у сексуалном одговору, усмеравајући проток крви у карлицу и јајнике, као и у спољашње гениталије, укључујући вагину, усне и клиторис.
Постоје и неки докази да материца игра сазнајну улогу на сличан начин као и јајници. Студија на моделима пацова открила је да су пацови када је уклоњена материца лошије обављали задатке просторне меморије. Објашњење је да „аутономни нервни систем тела, који регулише„ аутоматизоване “метаболичке процесе, као што су пулс, дисање, варење и сексуално узбуђење, такође имају везе истовремено са материцом и мозгом.“[8] Још увек нису спроведене сличне студије на људима.
Грађа материце човјека
[уреди | уреди извор]
Материца је грађена је од три слоја:
- Спољашњи глатки слој - периметријум
- Мишићни средњи слој - миометријум
- Унутрашњи слој слузнице - ендометријум
Ендометријум је слој материце који је важан за трудноћу, јер се у њему смјешта оплођена јајна ћелија. Наиме, у току трудноће ендометријум задебљава и постаје испуњен крвним жилама за смјештај и потпору развоју фетуса. Уколико до зачећа не дође, ендометријум се љушти и одлази као део менструалног крварења.
Раст материце током трудноће
[уреди | уреди извор]

Током трудноће често се поставља питање како се тело будуће мајке мења. Дужина и тежина бебе је показатељ да је са фетусом све у реду, али је важно и питање величине материце. Пре трудноће, материца се налази дубоко у карлици и величине је поморанџе, да би се са растом плода увећавала и ширила у свим правцима.
Матерница током трудноће расте експоненцијално, на пример, попут балона који се шири приликом надувавања .
Величина материце у првом тромесечју
[уреди | уреди извор]У првих 12 недеља трудноће материца је величине веће јабуке, излази из карлице (иако се и даље у њу уклапа) и почиње да расте.
У случају близанаца, материца ће се брже истезати и расти, и додиривањем стомака може се осети материца.
Величина материце у другом тромесечју
[уреди | уреди извор]Током овог периода материца расте до величине папаје. Више није део карлице и налази се на средини између пупка и грудног коша.
Како расте, материца притиска околне органе око себе и ствара притисак на околне мишиће и лигаменте. То ће понекад узроковати бол који је уобичајена појава, па нема разлога за страх. Овај притисак може проузроковати испупчење пупка (који ће се вратити у нормалу након порођаја).
Од 18. до 20. недеље трудноће, лекар ће измерити растојање између стидне кости и врха материце у центиметрима. Врх материце назива се фундус, а ово мерење назива се фундаментална висина.
Овај број центиметара обично одговара броју недеља трудноће, +/- 2 цм. На пример, ако је основна висина 32 цм, она би требала бити трудна у 32. недељи трудноће. Међутим, ако то није прва трудноћа, нормално је да је ово мерење мало веће.
Ако је материца одговарајуће величине током обавезних контролних прегледа, то је знак да је све у реду. Ако је основна висина превисока или прениска, гинеколог ће упутити трудницу да уради додатне тестове.
Величина материце у трећем тромесечју
[уреди | уреди извор]У трећем тромесечју материца престаје да расте и биће величине лубенице. У време порођаја материца ће се протезати од стидне кости до ребара. Како се пород приближава, фетус ће полако падати у доњу карлицу.
Величина материце након рођења
[уреди | уреди извор]После порођаја, материца се постепено враћа у своју првобитну величину и положај који је имала пре трудноће. Овај процес који се одиграва у материци након порођаја, назива се инволуција и траје око 6 недеља.
Обољења материце човека
[уреди | уреди извор]Најчешћа обољења материце су:[9][10][11][12]
- Пролапсус утери - испадање материце
- Карцином грлића материце
- Карцином материце
- Ванматерична трудноћа
- Фиброиди - бенигне неоплазме
- Миоми материце
Галерија
[уреди | уреди извор]- Анатомске структуре и положај материце
-
Пресјек материце у 4. и 5. мјесецу трудноће
-
Крвни судови материце
-
Материца посматрано одзада
-
Женска карлица и њен садржај посматрано фронтално и каудално
Види још
[уреди | уреди извор]Извори
[уреди | уреди извор]- ^ Palshetkar, Nandita; Pai, Rishma Dhillon; Pai, Hrishikesh D. (2012-09-30). Textbook of Hysteroscopy (на језику: енглески). JP Medical Ltd. ISBN 978-93-5025-781-4.
- ^ „Uterus | Definition, Function, & Anatomy”. Encyclopedia Britannica (на језику: енглески). Приступљено 2021-03-25.
- ^ Strauss JF III, Lessey BA. The structure, function and evaluation of the female reproductive tract. Strauss JF III, Barbieri RL, eds. Yen and Jaffe's Reproductive Endocrinology. 5th ed. Philadelphia, Pa: Saunders-Elsevier; 2004. Chapter 9.
- ^ „Uterus Anatomy: Overview, Gross Anatomy, Natural Variants”. 2020-06-11.
- ^ „Latinski jezik za medicinske škole: Materica”. Latinski jezik za medicinske škole. 2018. Приступљено 2021-03-25.
- ^ Nandita Palshetkar; Rishma Dhillon Pai; Hrishikesh D Pai (2012-09-30). Textbook of Hysteroscopy. JP Medical Ltd. стр. 135—. ISBN 978-93-5025-781-4.
- ^ Pelage, J.P.; Walker, W.J.; Le Dref, O.; Rymer, R. (2003). „Ovarian Artery: Angiographic Appearance, Embolization and Relevance to Uterine Fibroid Embolization”. CardioVascular and Interventional Radiology. 26 (3): 227—233. PMID 14562969. S2CID 23788447. doi:10.1007/s00270-002-1875-3.
- ^ Takacs, Peter; De Santis, Timothy; Nicholas, M. Catherine; Verma, Usha; Strassberg, Richard; Duthely, Lunthita (2005). „Echogenic Endometrial Fluid Collection in Postmenopausal Women is a Significant Risk Factor for Disease”. Journal of Ultrasound in Medicine. 24 (11): 1477—1481. PMID 16239648. S2CID 20258522. doi:10.7863/jum.2005.24.11.1477.
- ^ Speroff L, Glass RH, Kase NG. The uterus. Clinical Gynecologic Endocrinology and Infertility. 6th ed. Baltimore, Md: Lippincott Williams & Wilkins; 1999. Chapter 4.
- ^ Behera M, Couchman G, Walmer D, Price TM (јул 2005). „Mullerian agenesis and thrombocytopenia absent radius syndrome: a case report and review of syndromes associated with Mullerian agenesis”. Obstet Gynecol Surv. 60 (7): 453—61..[Medline].
- ^ Ascher, S. M.; Jha, R. C.; Reinhold, C. (август 2003). „Benign myometrial conditions: leiomyomas and adenomyosis”. Top Magn Reson Imaging. 14 (4): 281—304.
- ^ Chaudhry S, Reinhold C, Guermazi A, Khalili I, Maheshwari S (август 2003). „Benign and malignant diseases of the endometrium”. Top Magn Reson Imaging. 14 (4): 339—57.
Литература
[уреди | уреди извор]- Ross, Michael H.; Pawlina, Wojciech. Histology, a text and atlas (Sixth ed.). p. 848.
- Franasiak, Jason M.; Scott, Richard T. (2015). „Reproductive tract microbiome in assisted reproductive technologies”. Fertility and Sterility. 104 (6): 1364—1371. ISSN 0015-0282. PMID 26597628. doi:10.1016/j.fertnstert.2015.10.012.
- Verstraelen, Hans; Vilchez-Vargas, Ramiro; Desimpel, Fabian; Jauregui, Ruy; Vankeirsbilck, Nele; Weyers, Steven; Verhelst, Rita; De Sutter, Petra; Pieper, Dietmar H.; Van De Wiele, Tom (2016). „Characterisation of the human uterine microbiome in non-pregnant women through deep sequencing of the V1-2 region of the 16S rRNA gene”. PeerJ. 4: e1602. PMC 4730988
 . PMID 26823997. doi:10.7717/peerj.1602
. PMID 26823997. doi:10.7717/peerj.1602  .
. - Mor, Gil; Kwon, Ja-Young (2015). „Trophoblast-microbiome interaction: A new paradigm on immune regulation”. American Journal of Obstetrics and Gynecology. 213 (4): S131—S137. PMC 6800181
 . PMID 26428492. doi:10.1016/j.ajog.2015.06.039.
. PMID 26428492. doi:10.1016/j.ajog.2015.06.039. - Payne, Matthew S.; Bayatibojakhi, Sara (2014). „Exploring Preterm Birth as a Polymicrobial Disease: An Overview of the Uterine Microbiome”. Frontiers in Immunology. 5: 595. PMC 4245917
 . PMID 25505898. doi:10.3389/fimmu.2014.00595
. PMID 25505898. doi:10.3389/fimmu.2014.00595  .
.
Спољашње везе
[уреди | уреди извор]- GraySubject (језик: енглески)
- Illustration at wku.edu (језик: енглески)
- SUNYAnatomyLabs Архивирано на сајту Wayback Machine (30. април 2007) (језик: енглески)