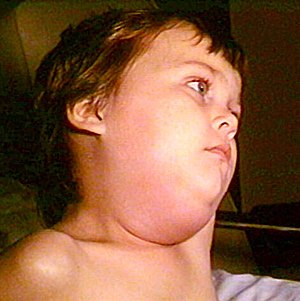
Parotidite epidémica
| Parotidite epidémica | |
|---|---|
| As parótidas infectadas são o sintoma mais característico. | |
| Sinónimos | Papeira (português europeu) ou caxumba (português brasileiro) |
| Especialidade | Infectologia |
| Sintomas | Febre, dores musculares, dores de cabeça, cansaço, inflamação dolorosa da glândula parótida[1] |
| Complicações | Meningite, pancreatite, surdez, infertilidade nos homens[1] |
| Início habitual | ~17 dias após exposição[2][1] |
| Duração | 7–10 dias[2][1] |
| Causas | Vírus da parotidite infecciosa[2] |
| Método de diagnóstico | Cultura viral, anticorpos no sangue[2] |
| Prevenção | Vacina VASPR[1] |
| Tratamento | Terapia de apoio[3] |
| Medicação | Analgésicos, imunoglobulina intravenosa[4] |
| Prognóstico | 1 morte em cada 10 000 casos[1] |
| Frequência | Mais comum nos países em desenvolvimento[5] |
| Classificação e recursos externos | |
| CID-10 | B26 |
| CID-9 | 072 |
| CID-11 | 1208294714 |
| DiseasesDB | 8449 |
| MedlinePlus | 001557 |
| eMedicine | emerg/324 |
| MeSH | D009107 |
Parotidite epidémica, conhecida popularmente por papeira (português europeu) ou papeira/caxumba (português brasileiro), é uma doença viral causada pelo vírus da parotidite.[2] Os sinais e sintomas iniciais mais comuns são febre, dores musculares, dores de cabeça e cansaço.[1] A estes sintomas segue-se inflamação dolorosa de uma ou mais glândulas salivares parótidas.[4] Os sintomas geralmente têm início entre 16 e 18 dias após a exposição ao vírus e desaparecem ao fim de sete a dez dias.[2][1] Os sintomas em adultos são muitas vezes mais graves do que em crianças.[1] Cerca de um terço das pessoas apresenta sintomas leves ou não apresenta sequer sintomas.[1] Entre as possíveis complicações estão a meningite (15%), pancreatite (4%), surdez permanente e inflamação dos testículos que, embora pouco comum, pode causar infertilidade.[1] As mulheres podem desenvolver uma inflamação dos ovários, embora isto não afete o risco de infertilidade.[4]
A parotidite epidémica é altamente contagiosa e propaga-se rapidamente entre as pessoas que partilham um mesmo espaço.[6] O vírus é transmitido por gotículas provenientes da respiração ou por contacto direto com a pessoa infetada.[2] A doença é transmitida apenas pelo ser humano.[1] As pessoas infetadas são contagiosas desde sete dias antes do início dos sintomas até oito dias depois.[7] Uma vez curada a infeção, a pessoa geralmente torna-se imune para toda a vida.[1] Embora seja possível ser novamente infetada, as infeções posteriores tendem a ser ligeiras.[8] O diagnóstico baseia-se na inflamação das parótides e pode ser confirmado isolando o vírus num esfregaço do ducto parotídeo.[2] As análises do sangue para a presença de anticorpos no sangue são simples e podem ser úteis. No entanto, podem resultar em falsos negativos nas pessoas imunes.[2]
A parotidite epidémica pode ser prevenida com a vacina contra a parotidite epidémica.[1] A vacina está incluída nos planos de vacinação de maior parte dos países desenvolvidos. Geralmente está incluída na vacina VASPR, que também oferece imunidade contra o sarampo e rubéola.[1] Em países com baixos índices de vacinação pode-se verificar aumento de casos entre pessoas mais velhas, piorando o prognóstico.[4] Não existe tratamento específico.[1] As medidas de alívio passam por controlar os sintomas com analgésicos como o paracetamol.[4] Em algumas complicações pode ser útil administrar imunoglobulina por via intravenosa.[4] No caso da pessoa desenvolver meningite ou pancreatite pode ser necessária hospitalização.[6][8] Cerca de uma em cada dez mil pessoas infetadas morre.[1]
Sem vacinação, entre 0,1 e 1% da população é infetada em cada ano.[1] A vacinação em massa permitiu diminuir a prevalência da doença em mais de 90%.[1] A parotidite epidémica é mais comum nos países em vias de desenvolvimento, onde a vacinação é menos frequente.[5] No entanto, é possível a ocorrência surtos entre a população vacinada.[4] Antes da introdução da vacina, a papeira era uma doença infantil bastante comum em todo o mundo[1] e geralmente ocorriam surtos de grande dimensão a cada dois a cinco anos.[1] O grupo mais afetado eram as crianças entre os cinco e nove anos de idade.[1] Entre a população vacinada, a faixa etária mais afetada são as pessoas com vinte e poucos anos.[4] Nas latitudes próximas do equador, a doença ocorre durante todo o ano, enquanto nas regiões mais a norte ou mais a sul é mais comum no verão e na primavera.[1] A inflamação dolorosa das glândulas parótidas e dos testículos foi descrita por Hipócrates no século V.[2]
Causa
[editar | editar código-fonte]
- Vírus da parotidite infecciosa
- Grupo: Grupo V ((-)ssRNA)
- Ordem: Mononegavirales
- Familia: Paramyxoviridae
- Gênero: Paramyxovirus
- Espécie: Vírus da parotidite
É um vírus da família dos paramyxovirus, parente do vírus do sarampo. O seu genoma é de RNA simples, de sentido negativo (a cópia é que serve de RNA para síntese proteica). É envelopado, pleomórfico variando de 100-600 nm, e de formato esférico, muitas vezes filamentoso. O envelope contém as proteínas hemaglutinina e neuraminidase, que participam das reações imunológicas, sendo antígenos virais.[9]
Transmissão
[editar | editar código-fonte]É altamente infeccioso. Os vírus são transmitidos por gotas de espirros, tosse, respiração em ambiente fechado ou por contato direto com a saliva. Pode ser transmitido ao se compartilhar copos, pratos e talheres. O vírus também pode sobreviver fora do organismo por algumas horas e, em seguida, ser transmitido após o contato caso a pessoa encoste nele e depois encoste na mão na boca ou no nariz. A pessoa infectada com caxumba pode contaminar outros, entre aproximadamente seis dias antes do início dos sintomas até cerca de 9 dias após início dos sintomas. O período de incubação (tempo até o início dos sintomas) pode ser 14-25 dias, mas é mais tipicamente em média de 16 a 18.[10][11]
O ser humano é o único hospedeiro natural. O vírus atravessa a placenta, sem causar malformações mas pode causar aborto.
Progressão e sintomas
[editar | editar código-fonte]
A parotidite infecciosa é uma enfermidade contagiosa aguda caracterizada por um aumento não supurativo de uma ou ambas glândulas salivares parótidas, e também as outras glândulas salivares, sendo outros órgãos também acometidos. Complicações são mais comuns em homens após a puberdade.
O vírus penetra pela boca e vai até à glândula parótida (canal de Stenon) onde se dá a multiplicação primária, viremia e localização nos testículos, ovários, pâncreas, tireóide, cérebro, próstata, fígado, baço e timo. A multiplicação também se pode dar no epitélio superficial respiratório, viremia e localização nas glândulas salivares e outros órgãos.
Os sintomas mais comuns são[12]:
- Inchaço doloroso das parótidas (90% dos casos em ambas);
- Febre;
- Dor de cabeça;
- Garganta inflamada;
- Perda do apetite;
- Náusea;
- Vômito;
- Dores nos testículos em 30% dos casos após a puberdade;
- Dor nos ovários em 5% dos casos.
Entre 20 e 30% das infecções pelos vírus da caxumba são assintomáticas ou mesmo que as glândulas salivares inflamem não é muito visível.
Ocasionalmente em adultos ou adolescentes, quando tratada de forma equivocada ou displicente, pode comprometer o sistema nervoso central (meningoencefalite) e testículos (orqui-epididimite), raramente resultando em surdez e esterilidade. Raramente ocorrem essas complicações em crianças, sendo que esterilidade só ocorre em indivíduos do sexo masculino durante ou após a puberdade, logo nunca em crianças.[13]
Outras possíveis complicações incluem[14]:
- Meningite asséptica (5%),
- Pancreatite (5%),
- Infecção da tireoide,
- Infecção do cérebro (0,1%),
- Atrofia dos testículos,
- Problemas nos ovários (5%),
- Problemas cardíacos e,
- Infecção nos rins.
Uma complicação rara é o desenvolvimento de encefalite, podendo levar a edema cerebral, manifestações neurológicas graves e levar à morte.
A imunidade após resolução geralmente é para toda a vida. A mortalidade é baixa e principalmente em adultos.
Diagnóstico
[editar | editar código-fonte]
Um exame físico confirma a presença das glândulas inchadas. Geralmente a doença é diagnosticada na anamnese, sem necessidade de testes laboratoriais de confirmação. Caso haja incerteza sobre o diagnóstico, um teste de saliva ou sangue podem ser realizados. As provas sorológicas podem ser feitas por neutralização, inibição da hemaglutinação ou ELISA.[14]
Possíveis diagnósticos diferenciais incluem: Cálculo de dutos parotidianos, hipersensibilidade a drogas (iodetos, fenilbutazona, tiouracil, entre outras), ingestão excessiva de amidos, sarcoidose, cirrose, diabetes, parotidite etiologiapiogênica, inflamação de linfonodos, tumores parenquimatosos, hemangioma, linfangioma.[14]
Prevenção
[editar | editar código-fonte]A vacina é altamente eficaz e raramente produz efeitos colaterais. É feita através da vacina tríplice viral (MMR), geralmente entre 12 e 15 meses de vida (1ª dose), 4 e 6 anos (2ª dose) e 11 e 12 anos (3ª dose). Caso todas sejam tomadas possui 97% de chance de proteger contra uma infecção natural. Os anticorpos maternos protegem os filhos durante os primeiros meses de vida.[13][15]
Adultos e adolescentes que nunca foram infectados nem tomaram a vacina também devem ser imunizados, especialmente mulheres que planejam engravidar.[16]
Tratamento
[editar | editar código-fonte]O tratamento é predominantemente sintomático, como analgésicos, anti-inflamatórios e antitérmicos. A criança não precisa ficar na cama, mas deve conservar suas energias e não deve frequentar ambientes com muitas pessoas por se tratar de uma doença viral altamente contagiosa.
A aspirina não deve ser usada por crianças em doenças virais porque a sua utilização tem sido associada com o desenvolvimento de Síndrome de Reye, que pode levar à insuficiência hepática e morte [carece de fontes].
Tanto bolsas de água quente como fria nas áreas inchadas podem amenizar a dor. Uma dieta com alimentos macios e muita água e sucos naturais que não sejam ácidos é recomendada. Alimentos ácidos podem piorar a dor.[17]
Epidemiologia
[editar | editar código-fonte]Estima-se que 85% dos adultos não vacinados ao longo da vida, mas 33% infectados tem parotidite (inchaço das glândulas salivais) e acabam não sendo diagnosticados. A doença é mais severa em adultos, podendo causar meningite e infertilidade. As estações com maior número de casos são o inverno e a primavera.[18]
Surtos são frequentes entre os não vacinados a cada 3-6 anos. No Estado do Rio de Janeiro a média anual passou de 200 a 300 casos entre 2007 e 2013 para 500 a 600 casos em 2014 e 2015. Durante um surto estima-se que 3% dos vacinados com duas doses também são infectados. Antigamente surtos infectavam 30% da população e era uma das principais causas de surdez, pancreatite, aborto e infertilidade.[19]
Referências
- ↑ a b c d e f g h i j k l m n o p q r s t u v w «Mumps virus vaccines.» (PDF). Weekly epidemiological record. 82 (7): 49–60. 16 de fevereiro de 2007. PMID 17304707. Cópia arquivada (PDF) em 16 de março de 2015
- ↑ a b c d e f g h i j Atkinson, William (maio de 2012). Mumps Epidemiology and Prevention of Vaccine-Preventable Diseases 12 ed. [S.l.]: Public Health Foundation. pp. Chapter 14. ISBN 978-0-9832631-3-5. Cópia arquivada em 6 de julho de 2016
- ↑ Davis NF, McGuire BB, Mahon JA, Smyth AE, O'Malley KJ, Fitzpatrick JM (abril de 2010). «The increasing incidence of mumps orchitis: a comprehensive review». BJU International. 105 (8): 1060–5. PMID 20070300. doi:10.1111/j.1464-410X.2009.09148.x
- ↑ a b c d e f g h Hviid A, Rubin S, Mühlemann K (março de 2008). «Mumps». The Lancet. 371 (9616): 932–44. PMID 18342688. doi:10.1016/S0140-6736(08)60419-5
- ↑ a b Junghanss, Thomas (2013). Manson's tropical diseases. 23rd ed. Oxford: Elsevier/Saunders. p. 261. ISBN 978-0-7020-5306-1. Cópia arquivada em 13 de maio de 2016
- ↑ a b Gupta, RK; Best, J; MacMahon, E (14 de maio de 2005). «Mumps and the UK epidemic 2005.». BMJ (Clinical research ed.). 330 (7500): 1132–5. PMC 557899
 . PMID 15891229. doi:10.1136/bmj.330.7500.1132
. PMID 15891229. doi:10.1136/bmj.330.7500.1132
- ↑ Kutty PK, Kyaw MH, Dayan GH, Brady MT, Bocchini JA, Reef SE, Bellini WJ, Seward JF (15 de junho de 2010). «Guidance for isolation precautions for mumps in the United States: a review of the scientific basis for policy change». Clinical Infectious Diseases. 50 (12): 1619–28. PMID 20455692. doi:10.1086/652770
- ↑ a b Sen2008 SN (2008). «Mumps: a resurgent disease with protean manifestations». Med J Aust. 189 (8): 456–9. PMID 18928441. Cópia arquivada em 25 de dezembro de 2014
- ↑ Trabulsi, Microbiologia, 4ª edição
- ↑ England National Health Service: What is Mumps? http://www.nhs.uk/Conditions/Mumps/Pages/Symptoms.aspx?url=Pages/What-is-it.aspx
- ↑ Conly J, Johnston B (January 2007). "Is mumps making a comeback?". Can J Infect Dis Med Microbiol 18 (1): 7–9. PMC 2542890. PMID 18923686.
- ↑ Bedford H (2005). "Mumps: current outbreaks and vaccination recommendations". Nurs Times 101 (39): 53–4, 56. PMID 16218124.
- ↑ a b ABC da saúde: http://www.abcdasaude.com.br/artigo.php?645
- ↑ a b c http://www.scribd.com/doc/52281750/27/Parotidite-infecciosa
- ↑ CDC. VPD Surveillance Manual, 5th Edition, 2012 Mumps: Chapter 9-1. Disponível em http://www.cdc.gov/vaccines/pubs/surv-manual/chpt09-mumps.pdf. Último acesso em 18.07.15.
- ↑ http://drauziovarella.com.br/doencas-e-sintomas/caxumba/
- ↑ http://kidshealth.org/parent/general/sick/mumps.html#
- ↑ Portal Saúde do Ministério da Saúde Brasileiro: http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/leia-mais-o-ministerio/626-secretaria-svs/vigilancia-de-a-a-z/caxumba/11190-situacao-epidemiologica-dados
- ↑ Isabella Ballalai (2015). Nota técnica sobre caxumba da Sociedade de pediatria do estado do RJ. Disponível em: http://www.soperj.org.br/novo/imprimir.asp?s=61&id=1093