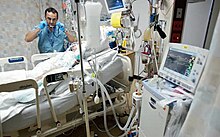
機械 きかい 換気 かんき 英 えい mechanical ventilation )、または補助 ほじょ 換気 かんき 英 えい assisted ventilation )は、人工 じんこう 呼吸 こきゅう 器 き 呼 よ 機械 きかい 用 もち 本来 ほんらい 自然 しぜん 呼吸 こきゅう 代 か 全面 ぜんめん 的 てき 補助 ほじょ 的 てき 人工 じんこう 呼吸 こきゅう 行 おこな 意味 いみ 医学 いがく 用語 ようご 医学 いがく 文献 ぶんけん 上 じょう 人工 じんこう 呼吸 こきゅう 同義 どうぎ バッグバルブマスク などを用 もち 用 よう 手 しゅ 換気 かんき 人工 じんこう 呼吸 こきゅう 含 ふく 機械 きかい 換気 かんき 人工 じんこう 呼吸 こきゅう 器 き 肺 はい 空気 くうき 出入 でい 助 たす 酸素 さんそ 供給 きょうきゅう 二酸化炭素 にさんかたんそ 除去 じょきょ 助 たす 主 おも 目的 もくてき 機械 きかい 的 てき 神経 しんけい 学 がく 的 てき 原因 げんいん 気道 きどう 障害 しょうがい 対 たい 保護 ほご 十分 じゅうぶん 酸素 さんそ 供給 きょうきゅう 確保 かくほ 肺 はい 過剰 かじょう 二酸化炭素 にさんかたんそ 除去 じょきょ 理由 りゆう 人工 じんこう 呼吸 こきゅう 器 き 用 もち 人工 じんこう 呼吸 こきゅう 器 き 使用 しよう 様々 さまざま 医療 いりょう 従事 じゅうじ 者 しゃ 関 かか 人工 じんこう 呼吸 こきゅう 器 き 必要 ひつよう 人 ひと 通常 つうじょう 集中 しゅうちゅう 治療 ちりょう 室 しつ 監 かん 視 し 機械 きかい 換気 かんき 気管 きかん 内 ない 気道 きどう 確保 かくほ 器具 きぐ 使用 しよう 場合 ばあい 侵 おかせ 襲 かさね 的 てき 英 えい invasive ) と呼 よ 気管 きかん 経 けい 鼻 はな 気管 きかん 用 もち 行 おこな [1] 全身 ぜんしん 麻酔 ますい 下 した 手術 しゅじゅつ 中 ちゅう 麻酔 ますい 器 き 用 もち 麻酔 ますい 器 き 通常 つうじょう 麻酔 ますい 科 か 医 い 用 よう 手 しゅ 換気 かんき 人工 じんこう 呼吸 こきゅう 器 き 機械 きかい 換気 かんき 切 き 替 か 可能 かのう 手術 しゅじゅつ 麻酔 ますい 状況 じょうきょう 応 おう 使 つか 分 わ
非 ひ 侵 おかせ 襲 かさね 的 てき 換気 かんき 中 なか 意識 いしき 人 ひと 麻酔 ますい 鼻 はな 使用 しよう
人工 じんこう 呼吸 こきゅう 主 おも 陽 ひ 圧 あつ 換気 かんき 陰 かげ 圧 あつ 換気 かんき (英語 えいご 版 ばん 種類 しゅるい 陽 ひ 圧 あつ 換気 かんき 空気 くうき 気道 きどう 肺 はい 送 おく 込 こ 陰 かげ 圧 あつ 換気 かんき 空気 くうき 肺 はい 引 ひ 込 こ 現代 げんだい 人工 じんこう 呼吸 こきゅう 器 き 陽 ひ 圧 あつ 換気 かんき 式 しき 主流 しゅりゅう 機械 きかい 換気 かんき 多 おお 種類 しゅるい 名称 めいしょう 技術 ぎじゅつ 進歩 しんぽ 伴 ともな 数 すう 十 じゅう 年 ねん 変遷 へんせん
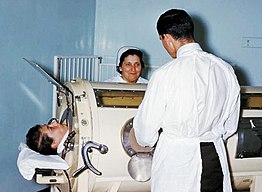
歴史 れきし ポリオ 流行 りゅうこう 時 じ 鉄製 てつせい 型 がた 人工 じんこう 呼吸 こきゅう 器 き 装着 そうちゃく 患者 かんじゃ 診察 しんさつ 病院 びょういん 胸腔 きょうこう 外 がい 陰 かげ 圧 あつ 肺 はい 空気 くうき 送 おく 込 こ 肺 はい 内 ない 圧 あつ 均一 きんいつ 化 か 装置 そうち ギリシャの医師 いし ガレノス が、機械 きかい 換気 かんき 初 はじ 記述 きじゅつ 思 おも 死 し 動物 どうぶつ 喉頭 こうとう 葦 あし 通 とお 空気 くうき 吹 ふ 込 こ 気管支 きかんし 満 み 肺 はい 最 もっと 大 おお 膨 ふく 見 み 年代 ねんだい 博物 はくぶつ 学者 がくしゃ ロバート・フック がこの概念 がいねん 実証 じっしょう 犬 いぬ 使 つか 実験 じっけん 行 おこな ヴェサリウス も、葦 あし 竹 たけ 動物 どうぶつ 気管 きかん 挿入 そうにゅう 換気 かんき 述 の [2] 実験 じっけん 酸素 さんそ 発見 はっけん 呼吸 こきゅう 酸素 さんそ 役割 やくわり 発見 はっけん 前 まえ 行 おこな 年 ねん ジョージ・ポー (英語 えいご 版 ばん 犬 いぬ 窒息 ちっそく 死 し 一見 いっけん 生 い 返 かえ 見 み 機械 きかい 式 しき 人工 じんこう 呼吸 こきゅう 器 き 実演 じつえん 行 おこな 実験 じっけん 陽 ひ 圧 あつ 換気 かんき 実証 じっしょう
陰 かげ 圧 あつ 換気 かんき 実現 じつげん 肺 はい 空気 くうき 吸 す 込 こ 大気 たいき 圧 あつ 以下 いか 圧力 あつりょく 必要 ひつよう 世紀 せいき 末 まつ 独自 どくじ 開発 かいはつ 式 しき 人工 じんこう 呼吸 こきゅう 器 き 大気 たいき 圧 あつ 以下 いか 圧力 あつりょく 体 からだ 包 つつ 箱 はこ 中 なか 患者 かんじゃ 入 い 換気 かんき 行 おこな [3] 機械 きかい 俗 ぞく 鉄 てつ 肺 はい 呼 よ 何 なん 度 ど 繰 く 返 かえ 開発 かいはつ 鉄 てつ 肺 はい 普及 ふきゅう 年代 ねんだい ポリオ大 だい 流行 りゅうこう の時 とき
初期 しょき 人工 じんこう 呼吸 こきゅう 器 き 補助 ほじょ 呼吸 こきゅう 組 く 込 こ 固定 こてい 制御 せいぎょ 式 しき 吸気 きゅうき 呼気 こき 比率 ひりつ 制限 せいげん 年代 ねんだい 間欠 かんけつ 的 てき 強制 きょうせい 換気 かんき 同期 どうき 式 しき 間欠 かんけつ 的 てき 強制 きょうせい 換気 かんき 導入 どうにゅう 換気 かんき 方式 ほうしき 患者 かんじゃ 呼吸 こきゅう 合間 あいま 行 おこな 調節 ちょうせつ 呼吸 こきゅう 行 おこな [4]
適応 てきおう 呼吸 こきゅう 療法 りょうほう 士 し (英語 えいご 版 ばん 集中 しゅうちゅう 治療 ちりょう 室 しつ 人工 じんこう 呼吸 こきゅう 器 き 装着 そうちゃく 患者 かんじゃ 診察 しんさつ 人工 じんこう 呼吸 こきゅう 器 き 管理 かんり 調整 ちょうせい 離脱 りだつ 最適 さいてき 化 か 携 たずさ 機械 きかい 換気 かんき 患者 かんじゃ 自発 じはつ 呼吸 こきゅう 生命 せいめい 維持 いじ 不十分 ふじゅうぶん 場合 ばあい 適応 てきおう 呼吸 こきゅう 不全 ふぜん 切迫 せっぱく 急性 きゅうせい 呼吸 こきゅう 不全 ふぜん 急性 きゅうせい 低 てい 酸素 さんそ 血 ち 症 しょう 予測 よそく 状況 じょうきょう 対 たい 予防 よぼう 的 てき 適応 てきおう 機械 きかい 換気 かんき 呼吸 こきゅう 補助 ほじょ 病気 びょうき 治 なお 患者 かんじゃ 人工 じんこう 呼吸 こきゅう 器 き 解放 かいほう 患者 かんじゃ 基礎 きそ 疾患 しっかん 特定 とくてい 治療 ちりょう 必要 ひつよう
人工 じんこう 呼吸 こきゅう 器 き 一般 いっぱん 的 てき 医学 いがく 的 てき 適応 てきおう 以下 いか 通 とお [5] [6]
機械 きかい 換気 かんき 通常 つうじょう 短期間 たんきかん 措置 そち 行 おこな 長期 ちょうき 的 てき 呼吸 こきゅう 補助 ほじょ 必要 ひつよう 慢性 まんせい 疾患 しっかん 患者 かんじゃ 自宅 じたく 介護 かいご 施設 しせつ リハビリテーション 施設 しせつ 行 おこな
リスクと合併症 がっぺいしょう 人工 じんこう 呼吸 こきゅう 器 き 機械 きかい 換気 かんき 中 ちゅう 咳嗽 がいそう 反射 はんしゃ バッキング と呼 よ 鎮静 ちんせい 浅 あさ 喀痰 かくたん 発生 はっせい 原因 げんいん 起 お [10] 患者 かんじゃ 自身 じしん 自発 じはつ 呼吸 こきゅう 人工 じんこう 呼吸 こきゅう 器 き 換気 かんき 同調 どうちょう 場合 ばあい ファイティング と呼 よ 人工 じんこう 呼吸 こきゅう 器 き 不適切 ふてきせつ 設定 せってい 患者 かんじゃ 気道 きどう 何 なん 病変 びょうへん 起 お 示唆 しさ [10]
機械 きかい 換気 かんき 救命 きゅうめい 的 てき 介入 かいにゅう 潜在 せんざい 的 てき 合併症 がっぺいしょう 伴 ともな 人工 じんこう 呼吸 こきゅう 器 き 設定 せってい 直接 ちょくせつ 起因 きいん 陽 ひ 圧 あつ 換気 かんき 一般 いっぱん 的 てき 合併症 がっぺいしょう 容積 ようせき 損傷 そんしょう 圧 あつ 損傷 そんしょう (英語 えいご 版 ばん [11] [12] 他 た 気胸 ききょう 皮下 ひか 気 き 腫 しゅ (英語 えいご 版 ばん 気 き 縦 たて 隔 へだた (英語 えいご 版 ばん 気 き 腹 はら (英語 えいご 版 ばん [12] [13] 一 ひと 知 し 合併症 がっぺいしょう 急性 きゅうせい 呼吸 こきゅう 窮迫 きゅうはく 症候群 しょうこうぐん 症状 しょうじょう 呈 てい 人工 じんこう 呼吸 こきゅう 器 き 関連 かんれん 肺 はい 損傷 そんしょう (英語 えいご 版 ばん [14] [15] [16] 他 た 合併症 がっぺいしょう 横隔膜 おうかくまく 萎縮 いしゅく [17] [18] [19] 心拍 しんぱく 出 で 量 りょう 低下 ていか [20] 酸素 さんそ 中毒 ちゅうどく 機械 きかい 換気 かんき 患者 かんじゃ 現 あらわ 主 おも 合併症 がっぺいしょう 急性 きゅうせい 肺 はい 障害 しょうがい 急性 きゅうせい 呼吸 こきゅう 窮迫 きゅうはく 症候群 しょうこうぐん 患者 かんじゃ 罹患 りかん 率 りつ 死亡 しぼう 率 りつ 大 おお 影響 えいきょう 認識 にんしき [21] [22]
多 おお 医療 いりょう 制度 せいど 下 か 集中 しゅうちゅう 治療 ちりょう 一環 いっかん 人工 じんこう 呼吸 こきゅう 延長 えんちょう 限 かぎ 人工 じんこう 呼吸 こきゅう 器 き 開始 かいし 取 と 外 はず 決定 けってい 倫理 りんり 的 てき 議論 ぎろん 伴 ともな 蘇生 そせい 措置 そち 拒否 きょひ 法的 ほうてき 拘束 こうそく 力 りょく 生 しょう 多 おお [23]
機械 きかい 換気 かんき 多 おお 痛 いた 伴 ともな 手技 しゅぎ 伴 ともな 多 おお 人工 じんこう 呼吸 こきゅう 自体 じたい 不快 ふかい 感 かん 痛 いた 必要 ひつよう 乳児 にゅうじ 場合 ばあい 潜在 せんざい 的 てき 副作用 ふくさよう 哺乳 ほにゅう 障害 しょうがい 胃 い 腸 ちょう 運動 うんどう (英語 えいご 版 ばん 障害 しょうがい オピオイド依存 いぞん の可能 かのう 性 せい 耐 たい 性 せい 挙 あ [24]
機械 きかい 換気 かんき 離脱 りだつ 機械 きかい 換気 かんき 離脱 りだつ ウィーニング (英 えい weaning ) 重要 じゅうよう 検討 けんとう 事項 じこう 人工 じんこう 呼吸 こきゅう 必要 ひつよう 人 ひと 自力 じりき 換気 かんき 酸素 さんそ 化 か 維持 いじ 人工 じんこう 呼吸 こきゅう 離脱 りだつ 検討 けんとう 継続 けいぞく 的 てき 評価 ひょうか [25] [5] 離脱 りだつ 検討 けんとう 際 さい 見 み 客観 きゃっかん 的 てき 患者 かんじゃ 一般 いっぱん 化 か 特定 とくてい 基準 きじゅん
RSBI (英語 えいご 版 ばん 呼吸 こきゅう 回数 かいすう 1回 かい 換気 かんき 量 りょう の比 ひ 以前 いぜん ロヨラ大学 だいがく 病院 びょういん (英語 えいご 版 ばん 博士 はかせ マーティン・トビン (英語 えいご 版 ばん 教授 きょうじゅ 名前 なまえ 指数 しすう 指数 しすう 呼 よ 最 もっと 研究 けんきゅう 進 すす 最 もっと 用 もち 離脱 りだつ 予測 よそく 因子 いんし 他 た 予測 よそく 因子 いんし 優位 ゆうい 性 せい 示 しめ 機械 きかい 的 てき 人工 じんこう 呼吸 こきゅう 器 き 装着 そうちゃく 患者 かんじゃ 対象 たいしょう 前向 まえむ 研究 けんきゅう 呼吸 こきゅう 分 ぶん 呼吸 こきゅう 分 ぶん 比較 ひかく 離脱 りだつ 失敗 しっぱい 関連 かんれん 明 あき [26]
自発 じはつ 呼吸 こきゅう 試験 しけん 患者 かんじゃ 安定 あんてい 状態 じょうたい 人工 じんこう 呼吸 こきゅう 器 き 自力 じりき 呼吸 こきゅう 可能 かのう 性 せい 評価 ひょうか 行 おこな 人工 じんこう 呼吸 こきゅう 器 き 設定 せってい 自発 じはつ 呼吸 こきゅう 誘発 ゆうはつ 変更 へんこう 人工 じんこう 呼吸 こきゅう 器 き 気管 きかん 付加 ふか 的 てき 抵抗 ていこう 補 おぎな 行 おこな [27]
カフリークテストは、気道 きどう 浮腫 ふしゅ 検出 けんしゅつ 後 ご 喘鳴 ぜんめい 可能 かのう 性 せい 評価 ひょうか 行 おこな 気管 きかん 脱 だつ 気 き 気管 きかん 内 ない 周囲 しゅうい 空気 くうき 漏 も 始 はじ 確認 かくにん 行 おこな [27]
呼吸 こきゅう 生理学 せいりがく
肺 はい 機能 きのう 酸素 さんそ 化 か 人工 じんこう 呼吸 こきゅう 器 き 交換 こうかん 行 おこな 呼吸 こきゅう 現象 げんしょう 気流 きりゅう 回 かい 換気 かんき 量 りょう 抵抗 ていこう 死 し 生理学 せいりがく 的 てき 概念 がいねん 含 ふく [6] [28] 他 た 関連 かんれん 概念 がいねん 肺 はい 換気 かんき 動脈血 どうみゃくけつ 二酸化炭素 にさんかたんそ 濃度 のうど 肺 はい 容積 ようせき 吸入 きゅうにゅう 酸素 さんそ 濃度 のうど (英語 えいご 版 ばん 肺 はい 換気 かんき 量 りょう 単位 たんい 時間 じかん 肺 はい 到達 とうたつ 交換 こうかん 関与 かんよ 量 りょう [29] 動脈血 どうみゃくけつ 炭酸 たんさん 分 ぶん 圧 あつ 炭酸 たんさん 体外 たいがい 排泄 はいせつ 能力 のうりょく 決定 けってい [30] 肺 はい 容積 ようせき 分間 ふんかん 肺 はい 出入 でい 空気 くうき 体積 たいせき [31] 機械 きかい 的 てき 死 し 人工 じんこう 呼吸 こきゅう 器 き 設計 せっけい 機能 きのう 重要 じゅうよう 機械 きかい 換気 かんき 行 おこな 結果 けっか 再 さい 呼吸 こきゅう 気体 きたい 体積 たいせき 定義 ていぎ
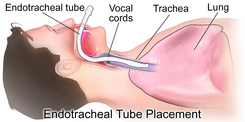
患者 かんじゃ 生理 せいり 的 てき 気道 きどう 人工 じんこう 呼吸 こきゅう 器 き 接続 せつぞく 必要 ひつよう 気管 きかん 装着 そうちゃく ヒトの咽頭 いんとう 喉頭 こうとう 食道 しょくどう 解剖 かいぼう 学 がく 的 てき 構造 こうぞう 人工 じんこう 呼吸 こきゅう 必要 ひつよう 状況 じょうきょう 陽 ひ 圧 あつ 換気 かんき 中 ちゅう 気道 きどう 確保 かくほ 気管 きかん 空気 くうき 通過 つうか 妨 さまた 食道 しょくどう 胃 い 空気 くうき 流入 りゅうにゅう 避 さ 機械 きかい 換気 かんき 追加 ついか 手段 しゅだん 必要 ひつよう 一般 いっぱん 的 てき 方法 ほうほう 気管 きかん 挿入 そうにゅう 方法 ほうほう 空気 くうき 通 とお 道 みち 確保 かくほ 口 くち 鼻 はな 入 い 気管 きかん 人工 じんこう 的 てき 開口 かいこう 部 ぶ 入 い 気管 きかん 切開 せっかい 状況 じょうきょう ラリンジアルマスク が使用 しよう 非 ひ 侵 おかせ 襲 かさね 的 てき 人工 じんこう 呼吸 こきゅう 陰 かげ 圧 あつ 人工 じんこう 呼吸 こきゅう 器 き (英語 えいご 版 ばん 用 もち 場合 ばあい 気道 きどう 確保 かくほ 器具 きぐ 不要 ふよう
オピオイド などの鎮痛 ちんつう 薬 やく 機械 きかい 換気 かんき 必要 ひつよう 成人 せいじん 乳幼児 にゅうようじ 使用 しよう 機械 きかい 的 てき 換気 かんき 必要 ひつよう 早産 そうざん 児 じ 満期 まんき 産児 さんじ 対 たい 処置 しょち 鎮静 ちんせい 剤 ざい 処方 しょほう 強 つよ 機械 きかい 換気 かんき 必要 ひつよう 一部 いちぶ 限 かぎ 乳児 にゅうじ 鎮痛 ちんつう 剤 ざい 必要 ひつよう クロニジン は、機械 きかい 換気 かんき 必要 ひつよう 早産 そうざん 児 じ 満期 まんき 産児 さんじ 鎮静 ちんせい 剤 ざい 使用 しよう 安全 あんぜん 効果 こうか 的 てき 明 あき
成人 せいじん 場合 ばあい 機械 きかい 換気 かんき 開始 かいし 時 じ 最初 さいしょ 酸素 さんそ 2 =1.00)を設定 せってい 血液 けつえき 分析 ぶんせき 次 つぎ 使用 しよう 容易 ようい 計算 けいさん シャント率 りつ を容易 ようい 推定 すいてい 可能 かのう [32] 推定 すいてい 率 りつ 循環 じゅんかん 吸収 きゅうしゅう 酸素 さんそ 量 りょう 意味 いみ [32] 正常 せいじょう 呼吸 こきゅう 生理 せいり 酸素 さんそ 二酸化炭素 にさんかたんそ 交換 こうかん 肺 はい 中 なか 肺 はい 行 おこな 交換 こうかん 阻害 そがい 吸入 きゅうにゅう 酸素 さんそ 無駄 むだ 酸素 さんそ 化 か 血液 けつえき 左 ひだり 心 しん 戻 もど 最終 さいしゅう 的 てき 酸素 さんそ 化 か 血液 けつえき 全身 ぜんしん 供給 きょうきゅう [32] 酸素 さんそ 使用 しよう 場合 ばあい 程度 ていど 2 ) で推定 すいてい 差 さ 以上 いじょう 片 かた 肺 はい 気胸 ききょう 低 てい 酸素 さんそ 血 ち 症 しょう 原因 げんいん 検索 けんさく 促 うなが 応 おう 治療 ちりょう 行 おこな 必要 ひつよう 合併症 がっぺいしょう 場合 ばあい 他 た 原因 げんいん 追求 ついきゅう 必要 ひつよう 呼気 こき 終末 しゅうまつ 陽 ひ 圧 あつ 適用 てきよう 肺 はい 内 ない 治療 ちりょう 必要 ひつよう [32] 原因 げんいん 他 た 以下 いか
技術 ぎじゅつ モード 機械 きかい 換気 かんき 様々 さまざま 様式 ようしき 呼 よ 提供 ていきょう 従来 じゅうらい 陽 ひ 圧 あつ 換気 かんき 装置 そうち 従 したがえ 量 りょう 式 しき 従 したがえ 圧 あつ 式 しき 分類 ぶんるい [33] [25] 比較的 ひかくてき 新 あたら 換気 かんき 流量 りゅうりょう 制御 せいぎょ 換気 かんき [34] 無 む 流動 りゅうどう 期間 きかん 持 も 完全 かんぜん 動的 どうてき 吸気 きゅうき 呼気 こき 発生 はっせい 患者 かんじゃ 肺 はい 安定 あんてい 流 りゅう 流入 りゅうにゅう 流出 りゅうしゅつ 基本 きほん 結果 けっか 気道 きどう 内 ない 圧 あつ 直線 ちょくせん 的 てき 上昇 じょうしょう 下降 かこう 従来 じゅうらい 換気 かんき 対照 たいしょう 的 てき 呼気 こき 制御 せいぎょ 急激 きゅうげき 胸腔 きょうこう 内 ない 圧 あつ 低下 ていか [35] 呼気 こき 積極 せっきょく 的 てき 細 ほそ 気管 きかん 内径 ないけい 使 つか 換気 かんき 行 おこな [36] 一般 いっぱん 患者 かんじゃ 人工 じんこう 呼吸 こきゅう 使用 しよう 医師 いし 慣 な 施設 しせつ 使用 しよう 可能 かのう 人工 じんこう 呼吸 こきゅう 器 き 機種 きしゅ 次第 しだい [37]
換気 かんき 方法 ほうほう スウェーデン人 じん の医師 いし カール・グンナー・エングストロム (英語 えいご 版 ばん 年 ねん 気管 きかん 用 もち 肺 はい 直接 ちょくせつ 空気 くうき 送 おく 込 こ 最初 さいしょ 間欠 かんけつ 的 てき 陽 ひ 圧 あつ 呼吸 こきゅう 器 き 発明 はつめい 陽 ひ 圧 あつ 換気 かんき 現代 げんだい 陽 ひ 圧 あつ 人工 じんこう 呼吸 こきゅう 器 き 設計 せっけい 主 おも 第 だい 二 に 次 じ 世界 せかい 大戦 たいせん 中 ちゅう 高 こう 高度 こうど 戦闘 せんとう 機 き 酸素 さんそ 供給 きょうきゅう 軍 ぐん 行 おこな 技術 ぎじゅつ 開発 かいはつ 基 もと 高 こう 容量 ようりょう 低圧 ていあつ 備 そな 安全 あんぜん 気管 きかん 開発 かいはつ 種 たね 人工 じんこう 呼吸 こきゅう 器 き 鉄 てつ 肺 はい 取 と 陽 ひ 圧 あつ 人工 じんこう 呼吸 こきゅう 器 き 年代 ねんだい スカンジナビア と米国 べいこく ポリオの流行 りゅうこう 時 じ に人気 にんき 高 たか 現代 げんだい 換気 かんき 療法 りょうほう 始 はじ [38] [39] 気管 きかん 切開 せっかい 酸素 さんそ 供給 きょうきゅう 陽 ひ 圧 あつ 手動 しゅどう 換気 かんき 呼吸 こきゅう 麻痺 まひ 患者 かんじゃ 死亡 しぼう 率 りつ 低下 ていか 手作業 てさぎょう 膨大 ぼうだい 必要 ひつよう 機械 きかい 式 しき 陽 ひ 圧 あつ 換気 かんき 装置 そうち 普及 ふきゅう 進 すす [2]
陽 ひ 圧 あつ 人工 じんこう 呼吸 こきゅう 器 き 気管 きかん 気管 きかん 切開 せっかい 通 とお 患者 かんじゃ 気道 きどう 内 ない 圧 あつ 上昇 じょうしょう 機能 きのう 人工 じんこう 呼吸 こきゅう 器 き 呼吸 こきゅう 終了 しゅうりょう 陽 ひ 圧 あつ 空気 くうき 気道 きどう 流 なが 込 こ 後 ご 気道 きどう 内 ない 圧 あつ 胸壁 きょうへき 肺 はい 弾性 だんせい 反動 はんどう 1回 かい 換気 かんき 量 りょう が押 お 出 だ 受動 じゅどう 呼気 こき 息 いき 吐 は 出 だ
陰 かげ 圧 あつ 換気 かんき 陰 かげ 圧 あつ 機械 きかい 式 しき 人工 じんこう 呼吸 こきゅう 器 き 小型 こがた 搬送 はんそう 用 よう 大型 おおがた [40] 小型 こがた 装置 そうち 特徴 とくちょう 的 てき キュイラス (英語 えいご 版 ばん 短 たん 甲 かぶと 呼 よ 薬莢 やっきょう 状 じょう 柔 やわ 気嚢 きのう 組 く 合 あ 胸部 きょうぶ 陰 かげ 圧 あつ 使用 しよう 近年 きんねん 装置 そうち 複数 ふくすう 持 も 様々 さまざま ポリカーボネート 製 せい 二 に 相性 あいしょう 換気 かんき 行 おこな 高 こう 圧 あつ 振動 しんどう 用 もち 製造 せいぞう [41] 主 おも 用途 ようと 筋 すじ 機能 きのう 程度 ていど 残存 ざんそん 神経 しんけい 筋 すじ 疾患 しっかん 患者 かんじゃ [42] 後者 こうしゃ 大型 おおがた 特 とく ロンドン のセント・トマス病院 びょういん (英語 えいご 版 ばん オックスフォード のジョン・ラドクリフ病院 びょういん (英語 えいご 版 ばん 専門 せんもん 病棟 びょうとう 使用 しよう [2]
大型 おおがた 年 ねん 社 しゃ 開発 かいはつ 鉄 てつ 肺 はい 別名 べつめい 起源 きげん 長期間 ちょうきかん 人工 じんこう 呼吸 こきゅう 使 つか 最初 さいしょ 陰 かげ 圧 あつ 装置 そうち 一 ひと [4] [41] 世紀 せいき 入 はい 年代 ねんだい 世界 せかい 襲 おそ ポリオ の流行 りゅうこう 改良 かいりょう 使用 しよう 機械 きかい 細長 ほそなが 大 おお 患者 かんじゃ 首 くび 包 つつ 込 こ 首 くび ゴムパッキン で密閉 みっぺい 患者 かんじゃ 顔 かお 気道 きどう 室内 しつない 空気 くうき 血 ち 流 りゅう 肺 はい 気 き 間 あいだ 酸素 さんそ 二酸化炭素 にさんかたんそ 交換 こうかん 拡散 かくさん 働 はたら 外部 がいぶ 働 はたら 必要 ひつよう 生体 せいたい ガス交換 こうかん プロセスが機能 きのう 肺 はい 空気 くうき 出 だ 入 い 必要 ひつよう 自然 しぜん 呼吸 こきゅう 胸膜 きょうまく (英語 えいご 版 ばん 呼吸 こきゅう 筋 すじ 陰 かげ 圧 あつ 発生 はっせい 結果 けっか 生 しょう 大気 たいき 圧 あつ 胸郭 きょうかく 内 うち 圧力 あつりょく 勾配 こうばい 空気 くうき 流 なが 生 しょう 結果 けっか 空気 くうき 流 なが 発生 はっせい 鉄 てつ 肺 はい 使 つか 機械 きかい 的 てき 空気 くうき 抜 ぬ 内 ない 陰 かげ 圧 あつ [41] 陰 かげ 圧 あつ 胸 むね 膨 ふく 肺 はい 内 ない 圧 あつ 低下 ていか 周囲 しゅうい 空気 くうき 肺 はい 流 なが 込 こ 陰 かげ 圧 あつ 解除 かいじょ 内 ない 圧力 あつりょく 周囲 しゅうい 圧力 あつりょく 等 ひと 胸 むね 肺 はい 弾性 だんせい 反動 はんどう 受動 じゅどう 的 てき 呼気 こき 陰 かげ 圧 あつ 肺 はい 腹部 ふくぶ 膨張 ぼうちょう 心臓 しんぞう 戻 もど 静脈 じょうみゃく 流 なが 遮断 しゃだん 下肢 かし 静脈 じょうみゃく 血 ち 溜 た 患者 かんじゃ 普通 ふつう 話 はな 食 た 配置 はいち 一連 いちれん 鏡 かがみ 通 とお 世界 せかい 見 み 鉄 てつ 肺 はい 何 なん 年 ねん 入 はい 人 ひと [3]
このような全身 ぜんしん 型 がた 問題 もんだい 点 てん 吸気 きゅうき 呼気 こき 比率 ひりつ 流量 りゅうりょう 制御 せいぎょ 挙 あ 脚 あし 血液 けつえき 溜 た 問題 もんだい [4]
間欠 かんけつ 的 てき 腹 はら 圧 あつ 換気 かんき 装置 そうち もうひとつのタイプは、膨張 ぼうちょう 気嚢 きのう 経由 けいゆ 外部 がいぶ 圧力 あつりょく 強制 きょうせい 的 てき 呼気 こき 送 おく 出 だ 間欠 かんけつ 的 てき 腹 はら 圧 あつ 換気 かんき 装置 そうち 強制 きょうせい 呼気 こき (英語 えいご 版 ばん 呼 よ 装置 そうち 最初 さいしょ ブラッグ・ポール式 しき 人工 じんこう 呼吸 こきゅう 器 き (英語 えいご 版 ばん [43] [44] ピューリタン・ベネット社 しゃ (英語 えいご 版 ばん 名称 めいしょう 種 たね 装置 そうち 名称 めいしょう 程度 ていど 一般 いっぱん 的 てき 名称 めいしょう [44] [45]
高 こう 頻度 ひんど 人工 じんこう 呼吸 こきゅう 器 き 3100A Oscillator 最 もっと 一般 いっぱん 的 てき 使用 しよう 米国 べいこく 日本 にっぽん 唯一 ゆいいつ 承認 しょうにん 高 こう 頻度 ひんど 人工 じんこう 呼吸 こきゅう 器 き 社 しゃ 装置 そうち 振幅 しんぷく 高 たか 振動 しんどう 数 すう 設定 せってい 非常 ひじょう 小 ちい 一回 いっかい 換気 かんき 量 りょう 動作 どうさ 換気 かんき 主 おも 従来 じゅうらい 換気 かんき 新生児 しんせいじ 小児 しょうに 患者 かんじゃ 使用 しよう [46]
高 こう 頻度 ひんど 換気 かんき 新生児 しんせいじ 用 よう 作 つく 最初 さいしょ 高 こう 頻度 ひんど 人工 じんこう 呼吸 こきゅう 器 き 唯一 ゆいいつ 社 しゃ 製 せい 別置 べっち 持続 じぞく 強制 きょうせい 換気 かんき 人工 じんこう 呼吸 こきゅう 器 き 連動 れんどう 調節 ちょうせつ 呼吸 こきゅう 状 じょう 送 おく 気 き 追加 ついか [46]
新生児 しんせいじ 用 よう 換気 かんき 装置 そうち モニター 患者 かんじゃ ICU に入室 にゅうしつ 主 おも 理由 りゆう 人工 じんこう 呼吸 こきゅう 行 おこな 人工 じんこう 呼吸 こきゅう 中 ちゅう 患者 かんじゃ 多 おお 臨床 りんしょう 応用 おうよう 状況 じょうきょう 病態 びょうたい 生理 せいり 理解 りかい 促進 そくしん 診断 しんだん 補助 ほじょ 患者 かんじゃ 管理 かんり 指針 ししん 合併症 がっぺいしょう 回避 かいひ 病態 びょうたい 傾向 けいこう 評価 ひょうか
換気 かんき 中 ちゅう 患者 かんじゃ 2 を調整 ちょうせい 際 さい パルスオキシメトリー がよく使 つか 2 の信頼 しんらい 目標 もくひょう 値 ち 以上 いじょう [47]
患者 かんじゃ 総 そう 人工 じんこう 呼吸 こきゅう 器 き 呼気 こき 続 つづ 呼吸 こきゅう 知 し 設定 せってい 高 たか 場合 ばあい 呼気 こき 全 すべ 吐 は 出 だ [48] 示 しめ
プラトー圧 あつ 吸気 きゅうき 続 つづ 吸気 きゅうき 確認 かくにん 患者 かんじゃ 肺 はい 実際 じっさい 圧力 あつりょく 示 しめ
ループ表示 ひょうじ 患者 かんじゃ 肺 はい 何 なに 起 お 知 し 有用 ゆうよう 流量 りゅうりょう 体積 たいせき 圧力 あつりょく 体積 たいせき 含 ふく 抵抗 ていこう 変化 へんか 示 しめ
GE CarestationTM を使用 しよう 機能 きのう 的 てき 残 ざん 気 き 量 りょう (英語 えいご 版 ばん 測定 そくてい
最新 さいしん 人工 じんこう 呼吸 こきゅう 器 き 高度 こうど 搭載 とうさい 人工 じんこう 呼吸 こきゅう 器 き 別 べつ 作動 さどう 人工 じんこう 呼吸 こきゅう 器 き 外 はず 後 のち 患者 かんじゃ 監視 かんし 可能 かのう
人工 じんこう 呼吸 こきゅう 器 き 種類 しゅるい SMART BAG MOTM バッグバルブマスク 人工 じんこう 呼吸 こきゅう 器 き 生命 せいめい 維持 いじ 呼吸 こきゅう 行 おこな 様々 さまざま 方法 ほうほう バッグバルブマスク や麻酔 ますい 使用 しよう 者 しゃ 密着 みっちゃく 可能 かのう 顔 かお 当 あ 呼吸 こきゅう 回路 かいろ 人工 じんこう 気道 きどう 接続 せつぞく 手 て 呼吸 こきゅう 維持 いじ 必要 ひつよう 手動 しゅどう 式 しき 人工 じんこう 呼吸 こきゅう 器 き 機械 きかい 式 しき 人工 じんこう 呼吸 こきゅう 器 き 操作 そうさ 者 しゃ 労力 ろうりょく 必要 ひつよう 呼吸 こきゅう 器 き 一般 いっぱん 制御 せいぎょ 空気圧 くうきあつ 制御 せいぎょ [25]
機械 きかい 式 しき 呼吸 こきゅう 器 き 通常 つうじょう 電源 でんげん 必要 ひつよう 電源 でんげん 必要 ひつよう 空気圧 くうきあつ 動作 どうさ 呼吸 こきゅう 器 き 換気 かんき 技術 ぎじゅつ 大 おお 分 わ 細 こま 分類 ぶんるい 旧来 きゅうらい 技術 ぎじゅつ 陰 かげ 圧 あつ 機構 きこう 一般 いっぱん 的 てき 陽 ひ 圧 あつ 機構 きこう
一般 いっぱん 的 てき 陽 ひ 圧 あつ 式 しき 人工 じんこう 呼吸 こきゅう 器 き 次 つぎ
搬送 はんそう 用 よう 呼吸 こきゅう 器 き 種 たね 呼吸 こきゅう 器 き 小型 こがた 頑丈 がんじょう 空気圧 くうきあつ 式 しき 電源 でんげん 駆動 くどう 集中 しゅうちゅう 治療 ちりょう 用 よう 人工 じんこう 呼吸 こきゅう 器 き 種 たね 呼吸 こきゅう 器 き 大型 おおがた 通常 つうじょう 電源 でんげん 作動 さどう 施設 しせつ 内 ない 搬送 はんそう 容易 ようい 停電 ていでん 時 じ 事実 じじつ 上 じょう 内蔵 ないぞう 人工 じんこう 呼吸 こきゅう 器 き 換気 かんき 吸気 きゅうき 立 た 上 あ 時間 じかん 細 こま 制御 せいぎょ 多 おお 多 おお 用 よう 人工 じんこう 呼吸 こきゅう 器 き 各 かく 呼吸 こきゅう 視覚 しかく 的 てき 組 く 込 こ 新生児 しんせいじ 用 よう 人工 じんこう 呼吸 こきゅう 器 き 高 こう 頻度 ひんど 人工 じんこう 呼吸 こきゅう 器 き 高 こう 頻度 ひんど 換気 かんき 早産 そうざん 新生児 しんせいじ 念頭 ねんとう 置 お 設計 せっけい 用 よう 人工 じんこう 呼吸 こきゅう 器 き 患者 かんじゃ 低 ひく 1回 かい 換気 かんき 量 りょう ・低圧 ていあつ 換気 かんき 行 おこな 特 とく 化 か 従来 じゅうらい 型 がた 高 こう 頻度 ひんど 型 がた [46] 持続 じぞく 気道 きどう 陽 ひ 圧 あつ (英語 えいご 版 ばん 人工 じんこう 呼吸 こきゅう 器 き CPAP )-これらの人工 じんこう 呼吸 こきゅう 器 き 非 ひ 侵 おかせ 襲 かさね 的 てき 人工 じんこう 呼吸 こきゅう 用 よう 特別 とくべつ 設計 せっけい 睡眠 すいみん 時 じ 無 む 呼吸 こきゅう 症候群 しょうこうぐん 慢性 まんせい 閉塞 へいそく 性 せい 肺 はい 疾患 しっかん 慢性 まんせい 疾患 しっかん 治療 ちりょう 家庭 かてい 用 もち 人工 じんこう 呼吸 こきゅう 器 き 用 もち 人工 じんこう 呼吸 こきゅう 器 き 含 ふく 人工 じんこう 呼吸 こきゅう 器 き 用語 ようご トリガー トリガー とは、機械 きかい 式 しき 人工 じんこう 呼吸 こきゅう 器 き 回路 かいろ 内 ない 呼吸 こきゅう 流量 りゅうりょう 圧力 あつりょく 変化 へんか 検知 けんち 送 おく 気 き 行 おこな 主 しゅ 患者 かんじゃ 自発 じはつ 呼吸 こきゅう 自動 じどう 検知 けんち 人工 じんこう 呼吸 こきゅう 器 き 操作 そうさ 者 しゃ 手動 しゅどう 呼吸 こきゅう 押 お 設定 せってい 呼吸 こきゅう 数 すう 基 もと 扱 あつか
リミット リミットとは、呼吸 こきゅう 制御 せいぎょ 方法 ほうほう 一回 いっかい 換気 かんき 量 りょう 気道 きどう 内 ない 圧 あつ 越 こ 換気 かんき 肺 はい 過 か 膨張 ぼうちょう 起因 きいん 圧 あつ 損傷 そんしょう (英語 えいご 版 ばん 防 ふせ
サイクル 呼吸 こきゅう 吸気 きゅうき 相 しょう 呼気 こき 相 しょう 移行 いこう 機械 きかい 式 しき 呼吸 こきゅう 器 き 設定 せってい 時間 じかん 達 たっ 呼吸 こきゅう 種類 しゅるい 設定 せってい 応 おう 呼吸 こきゅう 中 ちゅう 送達 そうたつ 最大 さいだい 流量 りゅうりょう 流量 りゅうりょう 割合 わりあい 達 たっ 呼吸 こきゅう 相 そう 変 か 呼吸 こきゅう 気道 きどう 内 ない 圧 あつ 警告 けいこく 条件 じょうけん 達 たっ 吸気 きゅうき 相 しょう 呼気 こき 相 しょう 移行 いこう
呼気 こき 人工 じんこう 呼吸 こきゅう 器 き 呼気 こき 場合 ばあい 完全 かんぜん 受動 じゅどう 的 てき 人工 じんこう 呼吸 こきゅう 器 き 呼気 こき 弁 べん 開 ひら 圧 あつ PEEP )に達 たっ 呼気 こき 流 なが 許容 きょよう 呼気 こき 流量 りゅうりょう 抵抗 ていこう 患者 かんじゃ 因子 いんし 決定 けってい
人工 じんこう 呼吸 こきゅう 器 き 接続 せつぞく 人工 じんこう 気道 きどう 麻酔 ますい 患者 かんじゃ 顔 かお 密着 みっちゃく 気道 きどう 確保 かくほ 行 おこな 麻酔 ますい 科 か 医 い 気道 きどう 虚脱 きょだつ 空気 くうき 漏 も 誤 あやま 嚥 えん 保護 ほご 様々 さまざま 手技 しゅぎ 機械 きかい 装置 そうち
酸素 さんそ 蘇生 そせい 麻酔 ますい 下 か 軽 かる 処置 しょち 空気 くうき 漏 も 防 ふせ 麻酔 ますい エアシールマスク )で十分 じゅうぶん 場合 ばあい 医療 いりょう 用 よう 一般 いっぱん 用 もち 酸素 さんそ 一種 いっしゅ 顔 かお 密着 みっちゃく バッグバルブマスク や麻酔 ますい 器 き 接続 せつぞく 陽 ひ 圧 あつ 換気 かんき 可能 かのう 呼称 こしょう 和製 わせい 英語 えいご 思 おも 英語 えいご 圏 けん 麻酔 ますい 呼 よ [49] 意識 いしき 不明 ふめい 患者 かんじゃ 気道 きどう 確保 かくほ 下 しも 顎 あご 挙 きょ 上 じょう 経 けい 鼻 はな 口 くち 咽頭 いんとう 用 もち 鼻 はな 口 くち 咽頭 いんとう 空気 くうき 通 とお 道 みち 確保 かくほ 密着 みっちゃく 稚拙 ちせつ 場合 ばあい 鼻梁 びりょう 潰瘍 かいよう 起 お 一部 いちぶ 患者 かんじゃ 問題 もんだい 非 ひ 侵 おかせ 襲 かさね 的 てき 人工 じんこう 呼吸 こきゅう 用 もち 誤 あやま 嚥 えん 対 たい 保護 ほご 非 ひ 侵 おかせ 襲 かさね 的 てき 人工 じんこう 呼吸 こきゅう 通常 つうじょう 人工 じんこう 呼吸 こきゅう 器 き 不足 ふそく COVID-19 の流行 りゅうこう 時 じ 軽 けい 症例 しょうれい 考慮 こうりょ 良 よ [50] 合 あ 汚染 おせん 放出 ほうしゅつ 危険 きけん 性 せい 医療 いりょう 従事 じゅうじ 者 しゃ 加圧 かあつ 保護 ほご 着用 ちゃくよう 推奨 すいしょう [51] 非 ひ 侵 おかせ 襲 かさね 的 てき 人工 じんこう 呼吸 こきゅう 一種 いっしゅ 在宅 ざいたく 持続 じぞく 陽 ひ 圧 あつ 呼吸 こきゅう 療法 りょうほう 療法 りょうほう 睡眠 すいみん 時 じ 無 む 呼吸 こきゅう 症候群 しょうこうぐん 有効 ゆうこう 患者 かんじゃ 自己 じこ 管理 かんり 可能 かのう 長期 ちょうき 装着 そうちゃく 場合 ばあい 圧迫 あっぱく 褥 しとね 瘡 かさ 生 しょう 可能 かのう 性 せい 年 ねん 在宅 ざいたく 健康 けんこう 保険 ほけん 適用 てきよう 患者 かんじゃ 数 すう 年々 ねんねん 増 ふ [52] 他 た 対象 たいしょう 主 おも 疾患 しっかん COPD (慢性 まんせい 閉塞 へいそく 性 せい 肺 はい 疾患 しっかん 肺結核 はいけっかく 後遺症 こういしょう 神経 しんけい 筋 すじ 疾患 しっかん 順 じゅん 多 おお 気管 きかん 数時間 すうじかん 数 すう 週間 しゅうかん 人工 じんこう 呼吸 こきゅう 行 おこな 多 おお 緊急 きんきゅう 時 じ 手術 しゅじゅつ 時 どき 最 もっと 迅速 じんそく 確実 かくじつ 気道 きどう 確保 かくほ 手段 しゅだん 鼻 はな 経 けい 鼻 はな 気管 きかん 口 くち 経口 けいこう 挿入 そうにゅう 気管 きかん 進 すす 場合 ばあい 空気 くうき 洩 も 誤 あやま 嚥 えん 対 たい 保護 ほご 膨張 ぼうちょう 式 しき 備 そな 用 もち 付 つ 気道 きどう 確保 かくほ 誤 あやま 嚥 えん 対 たい 最良 さいりょう 保護 ほご 考 かんが 気管 きかん 必然 ひつぜん 的 てき 痛 いた 咳 せき 原因 げんいん 患者 かんじゃ 意識 いしき 不明 ふめい 場合 ばあい 他 た 理由 りゆう 麻酔 ますい 場合 ばあい 除 のぞ 通常 つうじょう 耐 た 鎮静 ちんせい 剤 ざい 投与 とうよ 気管 きかん 鼻 はな 咽頭 いんとう 口 くち 咽頭 いんとう 粘膜 ねんまく 損傷 そんしょう 声門 せいもん 下 か 狭窄 きょうさく (英語 えいご 版 ばん 声門 せいもん 上 じょう 器具 きぐ 声門 せいもん 上 じょう 器具 きぐ 気管 きかん 代替 だいたい 気管 きかん 上方 かみがた 外側 そとがわ 装着 そうちゃく 気道 きどう 確保 かくほ 器具 きぐ 酸素 さんそ 供給 きょうきゅう 用 よう 気管 きかん 食道 しょくどう 隔離 かくり 膨張 ぼうちょう 介 かい 機能 きのう 新 あたら 器具 きぐ 吸引 きゅういん 用 よう 食道 しょくどう 用 よう 交換 こうかん 用 よう 備 そな 声門 せいもん 上 じょう 器具 きぐ 誤 あやま 嚥 えん 防止 ぼうし 主 おも 気管 きかん 違 ちが 年 ねん ラリンジアルマスク エアウェイ(LMA)の導入 どうにゅう 後 ご 声門 せいもん 上 じょう 器具 きぐ 待機 たいき 的 てき 麻酔 ますい 緊急 きんきゅう 麻酔 ますい 両方 りょうほう 用 もち [53] コンビチューブ (英語 えいご 版 ばん ラリンジアルチューブ (英語 えいご 版 ばん 旧式 きゅうしき 食道 しょくどう 閉鎖 へいさ 式 しき 気管 きかん 切開 せっかい 患者 かんじゃ 数 すう 週間 しゅうかん 人工 じんこう 呼吸 こきゅう 器 き 必要 ひつよう 場合 ばあい 気管 きかん 切開 せっかい 最 もっと 適 てき 気管 きかん 場合 ばあい 気管 きかん 切開 せっかい 外科 げか 的 てき 気管 きかん 穴 あな 開 あ 方法 ほうほう 気管 きかん 切開 せっかい 忍 しのぶ 容 ひろし 性 せい 高 たか 多 おお 場合 ばあい 機械 きかい 換気 かんき 中 ちゅう 鎮静 ちんせい 剤 ざい 用 もち 必要 ひつよう 既存 きそん 重 じゅう 篤 あつし 呼吸 こきゅう 器 き 疾患 しっかん 患者 かんじゃ 人工 じんこう 呼吸 こきゅう 離脱 りだつ 困難 こんなん 予想 よそう 患者 かんじゃ 筋力 きんりょく 予備 よび 力 りょく 低 ひく 患者 かんじゃ 治療 ちりょう 中 ちゅう 早 はや 段階 だんかい 気管 きかん 切開 せっかい 挿入 そうにゅう 在宅 ざいたく 医療 いりょう 介護 かいご 管理 かんり 向 む 家族 かぞく 訓練 くんれん 受 う 気管 きかん 吸引 きゅういん 呼吸 こきゅう 器 き 操作 そうさ 出来 でき 死 し 少 すく 利点 りてん 輪状 りんじょう 甲状 こうじょう 靱帯 じんたい 切開 せっかい 気管 きかん 緊急 きんきゅう 気道 きどう 確保 かくほ 必要 ひつよう 患者 かんじゃ 輪状 りんじょう 甲状 こうじょう 靱帯 じんたい 外科 げか 的 てき 切開 せっかい 開口 かいこう 部 ぶ 挿入 そうにゅう 必要 ひつよう 場合 ばあい 気管 きかん 切開 せっかい 似 に 輪状 りんじょう 甲状 こうじょう 靱帯 じんたい 切開 せっかい 術 じゅつ 緊急 きんきゅう 時 じ 行 おこな [54] マウスピース - あまり一般 いっぱん 的 てき 誤 あやま 嚥 えん 対 たい 保護 ほご 患者 かんじゃ 咥 くわ 場合 ばあい 保持 ほじ 役立 やくだ フランジ を持 も 口唇 こうしん 密閉 みっぺい 型 がた [55] 脚注 きゃくちゅう 出典 しゅってん
^ Malamed, Stanley F., ed. (2018-01-01), “Chapter 31 - Armamentarium, Drugs, and Techniques” (英語 えいご Sedation (Sixth Edition) (Mosby): pp. 416–433, doi :10.1016/B978-0-323-40053-4.00031-7 , ISBN 978-0-323-40053-4 , https://www.sciencedirect.com/science/article/pii/B9780323400534000317 2022年 ねん 月 がつ 日 にち 閲覧 えつらん ^ a b c “History of Mechanical Ventilation. From Vesalius to Ventilator-induced Lung Injury”. American Journal of Respiratory and Critical Care Medicine 191 (10): 1106–1115. (May 2015). doi :10.1164/rccm.201503-0421PP . PMID 25844759 .
^ a b “Investigating the effect of materials and structures for negative pressure ventilators suitable for pandemic situation” . Emergent Materials 4 (1): 313–327. (April 2021). doi :10.1007/s42247-021-00181-x . PMC 8012748 . PMID 33821231 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8012748/ .
^ a b c McPherson, Steven (1990). Respiratory Therapy Equipment
^ a b “Mechanical ventilation”. The New England Journal of Medicine 330 (15): 1056–1061. (April 1994). doi :10.1056/NEJM199404143301507 . PMID 8080509 .
^ a b Tobin, Martin J. (1994-04-14). “Mechanical Ventilation” (英語 えいご New England Journal of Medicine 330 (15): 1056–1061. doi :10.1056/NEJM199404143301507 . ISSN 0028-4793 . PMID 8080509 . http://www.nejm.org/doi/abs/10.1056/NEJM199404143301507 .
^ “Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome”. The New England Journal of Medicine 342 (18): 1301–1308. (May 2000). doi :10.1056/NEJM200005043421801 . PMID 10793162 . ^ World Health Organization (2020-05-20). “Surveillance strategies for COVID-19 human infection. Interim guidance”. Pediatria I Medycyna Rodzinna 16 (1): 40–44. doi :10.15557/pimr.2020.0006 . ISSN 1734-1531 . ^ “BTS guideline for oxygen use in adults in healthcare and emergency settings”. Thorax 72 (Suppl 1): ii1–ii90. (June 2017). doi :10.1136/thoraxjnl-2016-209729 . PMID 28507176 . ^ a b SMS. “【人工 じんこう 呼吸 こきゅう 器 き ”. ナース専 せん 科 か . 2023年 ねん 月 がつ 日 にち 閲覧 えつらん
^ “Overview of Mechanical Ventilation - Critical Care Medicine ” (英語 えいご Merck Manuals Professional Edition . 2022年 ねん 月 がつ 日 にち 閲覧 えつらん ^ a b “Mechanisms of ventilator-induced lung injury”. Critical Care Medicine 21 (1): 131–143. (January 1993). doi :10.1097/00003246-199301000-00024 . PMID 8420720 .
^ “Approaches to conventional mechanical ventilation of the patient with acute respiratory distress syndrome”. Respiratory Care 56 (10): 1555–1572. (October 2011). doi :10.4187/respcare.01387 . PMID 22008397 . ^ “Ventilator-associated tracheobronchitis: the impact of targeted antibiotic therapy on patient outcomes”. Chest 135 (2): 521–528. (February 2009). doi :10.1378/chest.08-1617 . PMID 18812452 . ^ “International consensus conferences in intensive care medicine: Ventilator-associated Lung Injury in ARDS. This official conference report was cosponsored by the American Thoracic Society, The European Society of Intensive Care Medicine, and The Societé de Réanimation de Langue Française, and was approved by the ATS Board of Directors, July 1999”. American Journal of Respiratory and Critical Care Medicine 160 (6): 2118–2124. (December 1999). doi :10.1164/ajrccm.160.6.ats16060 . PMID 10588637 . ^ “Response of ventilator-dependent patients to delayed opening of exhalation valve”. American Journal of Respiratory and Critical Care Medicine 166 (1): 21–30. (July 2002). doi :10.1164/rccm.2107143 . PMID 12091166 . ^ “Rapidly progressive diaphragmatic weakness and injury during mechanical ventilation in humans”. American Journal of Respiratory and Critical Care Medicine 183 (3): 364–371. (February 2011). doi :10.1164/rccm.201004-0670OC . PMID 20813887 . ^ “Mechanical Ventilation-induced Diaphragm Atrophy Strongly Impacts Clinical Outcomes”. American Journal of Respiratory and Critical Care Medicine 197 (2): 204–213. (January 2018). doi :10.1164/rccm.201703-0536OC . PMID 28930478 . ^ “Rapid disuse atrophy of diaphragm fibers in mechanically ventilated humans”. The New England Journal of Medicine 358 (13): 1327–1335. (March 2008). doi :10.1056/NEJMoa070447 . PMID 18367735 . ^ “Estimating cardiac filling pressure in mechanically ventilated patients with hyperinflation”. Critical Care Medicine 28 (11): 3631–3636. (November 2000). doi :10.1097/00003246-200011000-00014 . PMID 11098965 . ^ “Acute lung injury in critical neurological illness”. Critical Care Medicine 40 (2): 587–593. (February 2012). doi :10.1097/CCM.0b013e3182329617 . PMID 21946655 . ^ “Mucociliary transport in ICU patients”. Chest 105 (1): 237–241. (January 1994). doi :10.1378/chest.105.1.237 . PMID 8275739 . ^ “Prolonged mechanical ventilation: are you a lumper or a splitter?”. Respiratory Care 56 (11): 1859–1860. (November 2011). doi :10.4187/respcare.01600 . PMID 22035828 . ^ “Opioids for newborn infants receiving mechanical ventilation” . The Cochrane Database of Systematic Reviews 2021 (3): CD013732. (March 2021). doi :10.1002/14651858.CD013732.pub2 . PMC 8121090 . PMID 33729556 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8121090/ . ^ a b c Chiumello, D.; Pelosi, P.; Calvi, E.; Bigatello, L. M.; Gattinoni, L. (October 2002). “Different modes of assisted ventilation in patients with acute respiratory failure” . The European Respiratory Journal 20 (4): 925–933. doi :10.1183/09031936.02.01552001 . ISSN 0903-1936 . PMID 12412685 . https://pubmed.ncbi.nlm.nih.gov/12412685 .
^ “A prospective study of indexes predicting the outcome of trials of weaning from mechanical ventilation”. The New England Journal of Medicine 324 (21): 1445–1450. (May 1991). doi :10.1056/NEJM199105233242101 . PMID 2023603 . ^ a b Fan, Eddy; Zakhary, Bishoy; Amaral, Andre; McCannon, Jessica; Girard, Timothy D.; Morris, Peter E.; Truwit, Jonathon D.; Wilson, Kevin C. et al. (2017-03-01). “Liberation from Mechanical Ventilation in Critically Ill Adults. An Official ATS/ACCP Clinical Practice Guideline” . Annals of the American Thoracic Society 14 (3): 441–443. doi :10.1513/AnnalsATS.201612-993CME . ISSN 2329-6933 . PMID 28029806 . https://www.atsjournals.org/doi/full/10.1513/AnnalsATS.201612-993CME .
^ “Comparison of Published Pressure Gradient Symbols and Equations in Mechanics of Breathing ” (2006年 ねん 2021年 ねん 月 がつ 日 にち 閲覧 えつらん ^ “21.5A: Pressure Changes During Pulmonary Ventilation ”. LibreTexts (2020年 ねん 月 がつ 日 にち 2021年 ねん 月 がつ 日 にち 閲覧 えつらん ^ “Arterial Blood Gases (ABG) Test ”. Michigan Medicine (2020年 ねん 月 がつ 日 にち 2021年 ねん 月 がつ 日 にち 閲覧 えつらん ^ “Alveolar Ventilation ”. LSUHSC (2013年 ねん 月 がつ 日 にち 2021年 ねん 月 がつ 日 にち 閲覧 えつらん ^ a b c d e f “Mechanical ventilation modification of settings ” (2018年 ねん 月 がつ 日 にち 2021年 ねん 月 がつ 日 にち 閲覧 えつらん
^ Prella, Maura; Feihl, François; Domenighetti, Guido (October 2002). “Effects of short-term pressure-controlled ventilation on gas exchange, airway pressures, and gas distribution in patients with acute lung injury/ARDS: comparison with volume-controlled ventilation” . Chest 122 (4): 1382–1388. doi :10.1378/chest.122.4.1382 . ISSN 0012-3692 . PMID 12377869 . https://pubmed.ncbi.nlm.nih.gov/12377869 . ^ Enk D: Verfahren und Vorrichtung zur Beatmung eines Patienten (method and device for ventilating a patient). Patent application (DE 10 2016 109 528 A1). German Patent Office, 24.05.2016
^ Schmidt J, Wenzel C, Mahn M, et al. Improved lung recruitment and oxygenation during mandatory ventilation with a new expiratory ventilation assistance device: A controlled interventional trial in healthy pigs. Eur J Anaesthesiol. 2018;35(10):736–44.
^ Barnes T, Enk D. Ventilation for low dissipated energy achieved using flow control during both inspiration and expiration. Trends Anaesth Crit Care. 2019;24:5–12.
^ “How is mechanical ventilation employed in the intensive care unit? An international utilization review”. American Journal of Respiratory and Critical Care Medicine 161 (5): 1450–1458. (May 2000). doi :10.1164/ajrccm.161.5.9902018 . PMID 10806138 . ^ “Treatment of severe cases of respiratory paralysis by the Engström universal respirator” . British Medical Journal 2 (4889): 666–669. (September 1954). doi :10.1136/bmj.2.4889.666 . PMC 2079443 . PMID 13190223 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2079443/ . ^ US US2699163A , Engström, Carl Gunnar, "Respirator", issued 1951-06-25 ^ Hill, N. S.; Redline, S.; Carskadon, M. A.; Curran, F. J.; Millman, R. P. (December 1992). “Sleep-disordered breathing in patients with Duchenne muscular dystrophy using negative pressure ventilators” . Chest 102 (6): 1656–1662. doi :10.1378/chest.102.6.1656 . ISSN 0012-3692 . PMID 1446467 . https://pubmed.ncbi.nlm.nih.gov/1446467 . ^ a b c Gorini, M (2002-03-01). “Effect of assist negative pressure ventilation by microprocessor based iron lung on breathing effort” . Thorax 57 (3): 258–262. doi :10.1136/thorax.57.3.258 . PMC 1746266 . PMID 11867832 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1746266/ .
^ Hill, Nicholas S.; Redline, Susan; Carskadon, Mary A.; Curran, Francis J.; Millman, Richard P. (1992-12-01). “Sleep-Disordered Breathing in Patients with Duchenne Muscular Dystrophy Using Negative Pressure Ventilators” (English). Chest 102 (6): 1656–1662. doi :10.1378/chest.102.6.1656 . ISSN 0012-3692 . PMID 1446467 . https://journal.chestnet.org/article/S0012-3692(16)40834-2/abstract . ^ “Intermittent abdominal pressure ventilator in a regimen of noninvasive ventilatory support”. Chest 99 (3): 630–636. (March 1991). doi :10.1378/chest.99.3.630 . PMID 1899821 . ^ a b Breath of Life: The Role of the Ventilator in Managing Life-Threatening Illnesses ISBN 9780810834880 . https://books.google.com/books?id=ngA1izcCrFQC&q=bragg+pneumobelt&pg=PA187 2016年 ねん 月 がつ 日 にち 閲覧 えつらん
^ Mosby's Medical Dictionary . http://medical-dictionary.thefreedictionary.com/pneumobelt 2016年 ねん 月 がつ 日 にち 閲覧 えつらん ^ a b c Walsh, Brain (2019). Neonatal and Pediatric Respiratory Care . Elsevier. pp. 302–334
^ “Reliability of pulse oximetry in titrating supplemental oxygen therapy in ventilator-dependent patients”. Chest 97 (6): 1420–1425. (June 1990). doi :10.1378/chest.97.6.1420 . PMID 2347228 . ^ 仲田 なかた 祐 ゆう “Air Trappingという言葉 ことば 意義 いぎ . 呼吸 こきゅう 循環 じゅんかん 1 : 235-236. https://doi.org/10.11477/mf.1404201429 . ^ “Anesthesia Mask - an overview | ScienceDirect Topics ”. www.sciencedirect.com . 2023年 ねん 月 がつ 日 にち 閲覧 えつらん ^ “Non-invasive ventilation versus mechanical ventilation in hypoxemic patients with COVID-19” . Infection 49 (5): 989–997. (October 2021). doi :10.1007/s15010-021-01633-6 . PMC 8179090 . PMID 34089483 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8179090/ . ^ “Care for Critically Ill Patients With COVID-19”. JAMA 323 (15): 1499–1500. (April 2020). doi :10.1001/jama.2020.3633 . PMID 32159735 . ^ “NPPV(Non invasive Positive Pressure Ventilation)療法 りょうほう ”. medical.teijin-pharma.co.jp . TEIJIN. 2023年 ねん 月 がつ 日 にち 閲覧 えつらん ^ “Supraglottic airway devices: recent advances”. Contin Educ Anaesth Crit Care 11 (2): 56–61. (December 2011). doi :10.1093/bjaceaccp/mkq058 . ^ “Rapid sequence induction in the emergency department: a strategy for failure” . Emergency Medicine Journal 19 (2): 109–113. (March 2002). doi :10.1136/emj.19.2.109 . PMC 1725832 . PMID 11904254 . https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1725832/ . ^ Bach, John R; Alba, Augusta S (1994-12-01). “Sleep and Nocturnal Mouthpiece IPPV Efficiency in Postpoliomyelitis Ventilator Users” (英語 えいご Chest 106 (6): 1705–1710. doi :10.1378/chest.106.6.1705 . ISSN 0012-3692 . https://www.sciencedirect.com/science/article/pii/S0012369215444174 .
関連 かんれん 項目 こうもく 外部 がいぶ 麻酔 ますい 法 ほう 薬剤 やくざい 手技 しゅぎ 原理 げんり 理論 りろん 周 しゅう 術 じゅつ 期 き 評価 ひょうか 機器 きき (英語 えいご 版 ばん 合併症 がっぺいしょう サブスペシャリティ 職種 しょくしゅ 人物 じんぶつ 歴史 れきし 学会 がっかい 出版 しゅっぱん 物 ぶつ
麻酔 ますい 日本 にっぽん 臨床 りんしょう 麻酔 ますい 学会 がっかい 誌 し